お知らせ・ブログ
-

-
営業時間 9:00~18:00月~金(定休日:土日祝祭日)
042-401-0890 - 体験・予約・お問合せ
営業時間 9:00~18:00月~金(定休日:土日祝祭日)
042-401-0890お知らせ・ブログ



日中の30度超えが当たり前だった2025年の夏。気象庁によれば、梅雨時期の雨も少なかったため、多くの観測地点で、6~8月の平均気温が歴代1位となったそうです。
9月現在も残暑厳しく、外を歩く時は、暑さ対策が欠かせません。湿度もいまだ高く、特にゲリラ豪雨の後は、湿った空気が肌にまとわりつくような感覚があります。そのせいで、自律神経が乱れる原因となる、エアコンによる室内外の温度差も中々解消されません。
夏バテを感じている方は、少なくないのではないでしょうか。
さらに、8月に入ってからは各地で豪雨があり、9月の初めにも台風がありました。気温や湿度、気圧などの変化から来る不調を俗に「気象病」と呼びますが、夏バテの大元には気象病があることもあります。
また、気象病とは異なりますが、夏から冬へと移り変わる今の時期は、日照時間の減少によって幸せホルモンの一つであるセロトニンの分泌が減少し、鬱病に近い気分の落ち込みを感じる方もいます。

今回の記事では、秋口に来る不調の解消方法について、「夏バテ」「気象病」「日照時間の減少」の面から解説いたします。
リハビリベースにご来院される皆様には、「ライフゴール」という、リハビリの目標を決めていただいております。
現在リハビリをしている・検討している方も、何か達成したい目標があるのではないでしょうか。
その歩みを止めず、元気にリハビリを続けていくために、防ぐことの出来る不調への対策は、積極的に行ってみてください。
夏バテとは病名ではなく、夏頃に起こる倦怠感や食欲不振などの、慢性的な不調を指します。
他の病気などでなく、しかし不調を感じる場合には、夏バテが考えられます。
夏バテの原因はおおよそ、三つに分けることが出来ます。脱水、食欲不振とそれによる栄養不足、寒暖差から来る自律神経の乱れです。
一つ目の「脱水」は、夏ですと、熱中症の要因となる印象が強いかも知れません。確かに、熱中症になる場合は脱水になっていることが多いのですが、熱中症になっていなければ大丈夫だとは限りません。そもそも脱水自体が、頭痛や嘔吐、全身の倦怠感などの体調不良を引き起こします。
|
項目
|
熱中症
|
脱水症
|
|
定義
|
高温多湿な環境下で、体内の水分や塩分のバランスが崩れ、体温調節機能が破綻することで起こる一連の症状の総称。
|
体内の水分が不足している状態・水分と塩分(電解質)の喪失が原因。
|
|
主な原因
|
高温多湿の環境、直射日光、激しい運動、不適切な服装。体温調節機能の不全。
|
水分摂取不足、発汗、下痢、嘔吐、利尿剤の使用、糖尿病など。
|
|
主な症状
|
体温の上昇、めまい、立ちくらみ、吐き気、頭痛、全身の倦怠感、筋肉の痙攣、重症化すると意識障害や痙攣。
|
口の渇き、尿意の減少、皮膚や唇の乾燥、めまい、立ちくらみ、頭痛、食欲不振。
|
|
病態のメカニズム
|
体温上昇に伴い、体内の水分・塩分バランスが崩れる。特に、体温調節中枢が機能不全に陥ることが特徴。
|
体内の水分が減少することで、血液が濃縮され、臓器や細胞への血流が減少する。
|
涼しくなって来たから熱中症にはならない、と安心していると、エアコンなどによる乾燥から「かくれ脱水」になってしまうかも知れません。水分補給はしっかりとしましょう。
飲み物については、食欲がない場合には、温かい飲み物も効果的です。二つ目に挙げた「食欲不振」は、冷房や冷たい飲み物などによって、体が冷えて、内蔵の働きが弱まっていることが原因になっている可能性があります。
温かい飲み物でリラックスすることによって、三つ目に挙げた「自律神経の乱れ」の緩和も期待できます。
なお、常温の水であっても就寝前に飲むことで、血流を改善し、交感神経を休めます。
他にも、以下の記事でご紹介したような寒暖差の対策によって、自律神経を乱さない工夫も大切です。
また、全て夏バテのせいだと決めつけず、医師に相談することも大切です。
夏の疲れを労る気持ちで、自分の体や心を日々観察しながら、自分に合った方法を探してみてください。
秋は台風が多くなる季節です。台風が起きると気圧が大きく変化して、体調に影響を与えます。そのような気象の変化から来る体調不良を俗に、気象病と言います。台風頭痛、天気痛、低気圧不調などとも呼ばれます。
症状として特に多いのは、片頭痛やめまいです。これは、気圧を感知するセンサーであり、なおかつ体の平衡感覚を司っている「内耳」に影響が出て、自律神経が乱れるためだと考えられています。
元々片頭痛などの持病がある方はより頭痛が起こりやすくなりますし、夏バテや睡眠不足があると、これまでに気象病がなかった人でも、症状を感じることがあります。
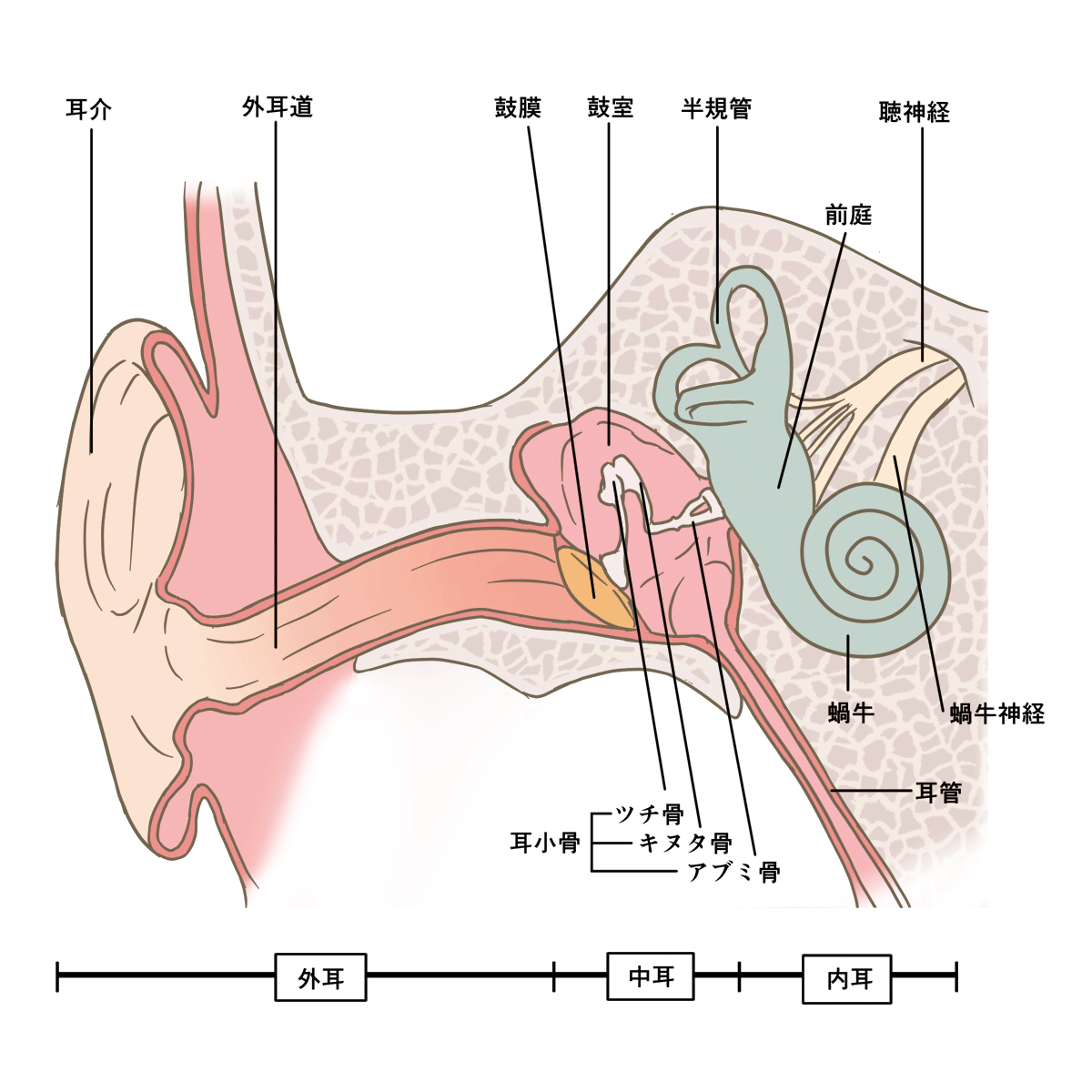
自律神経が整っていれば、影響の緩和が期待できます。自律神経を整えるには、規則正しい生活や、日光を浴びること、睡眠を取ることが基本です。
今まさに頭痛やめまいに悩まされている、という場合には、耳のマッサージによって耳のむくみを取ることで解消されるかも知れません。ホットタオルなどがあれば、温めることも方法の一つです。
症状が酷い場合には、薬を飲む手もありますし、気象病外来をしている医院もあるようです。近くになければ、内科や耳鼻科も助けになります。
この時期に、特にきっかけや理由もないのに、気分の落ち込みを感じるという方もいるのではないでしょうか。その原因はもしかすると、日照時間の変化かも知れません。
2025年は6月21日に夏至を迎えました。以降、日の入りは徐々に早くなっていましたが、「秋の日はつるべ落とし」ということわざの通り、特に秋になると、日の入りはさらに加速します。
9月23日に迎えた秋分の日には、夏至と比べると、2時間30分も日が短くなっていました。
これが冬至になると、なんと夏至に比べて、5時間も昼が短くなります。
そのように日照時間が減り、太陽の光を浴びる時間が減ると、太陽の光を浴びた時に生成されるセロトニンの分泌が減り、気分の落ち込みを感じやすくなります。
毎年のように発症している場合には「冬季鬱」かも知れません。冬季鬱は正式には季節性感情障害(SAD)と呼ばれる病気で、強い疲労感や倦怠感、眠気や過食、気分の落ち込みといった症状があります。

対策としては、積極的に外に出て、日光を浴びることが考えられます。
ただ、だるさを感じる中では、長時間の外出が難しい方もいらっしゃるでしょう。そんな時は短時間の日光浴でも効果が高まるように、食事から変えてみるのはいかがでしょうか。
セロトニンの生成には、乳製品や大豆などに豊富に含まれる「トリプトファン」、レバーや赤身肉などに含まれる「ビタミンB6」が不可欠です。トリプトファンもビタミンB6も両方豊富に含まれている赤身魚やバナナは特に、栄養摂取にうってつけです。
よく噛むことで、セロトニンを分泌するセロトニン神経も活発になります。朝、上記のような栄養のある食事をよく噛んで食べ、日光を浴びると、調子を整えようとする体の助けになります。
季節の変わり目が終われば、涼しく、過ごしやすい気候になっていきます。原因のはっきりしない不調は苦しいものですが、今は夏の疲れを癒やしながら、のんびりと過ごしてみてはいかがでしょうか。
リハビリベースでは、リラックスできる時間と空間を大切にしています。体験リハビリも行っていますので、ぜひお問い合わせください。
参考
「2025年夏(6月〜8月)の天候」(国土交通省気象庁 https://www.data.jma.go.jp/cpd/longfcst/seasonal/202508/202508s.html 閲覧日2025/9/6)
「雨・台風が迫ると体調不良に 自律神経乱れ「気象病」」(日本経済新聞 https://www.nikkei.com/nstyle-article/DGXZZO75723870U1A910C2000000/)
「【最大5時間も変化!】日が短くなる秋冬。夏との日照時間との違い&リスクを徹底調査してみた」(YAMAHACK https://yamahack.com/5056#content_4)
「日の出入りの季節変化」(国立天文台 https://eco.mtk.nao.ac.jp/koyomi/wiki/C6FCA4CEBDD0C6FEA4EAA4C8C6EEC3E62FC6FCA4CEBDD0C6FEA4EAA4CEB5A8C0E1CAD1B2BD.html)
災害大国と言われる日本ですが、皆様は、災害への備えはいかがされていますか?
9月1日は「防災の日」と制定されています。制定されたきっかけは、1959年9月26日にあった、伊勢湾台風です。死者4700人、行方不明者401人、傷者3万8917人と、この台風は甚大な被害をもたらしました。
これを教訓に、地震や風水害に対する心構えを育成するため、歴史に残る大地震である関東大震災が起こった同月9月の1日に制定したそうです。
また、9月1日頃は、暦の上では「二百十日」に当たります。二百十日とは、立春から数えて二百十日日目のことで、稲の開花時期でありながら台風襲来の時期と重なるため、農家の方々にとっては「厄日」とされてきたそうです。

今年も7月の終わりに、カムチャッカ半島で大きな地震が起こり、津波警報が発令されました。
いつ、どこで、どんな災害が起こるか、誰にも予測することはできません。
リハビリに励む・リハビリを検討中の皆様は、病気や事故のあとに日々の生活を再構築する中で、災害への備えについては、どのようにされてきたでしょうか。
災害時には、誰もが日常とは異なる対応を迫られます。それはリハビリ中であっても例外ではありません。非常時でも、ご自身の体の状態を維持し、安全を確保するためには、日々の備えが不可欠です。
「防災の日」を機に、今一度、ご自身の備えを見直してみませんか?
高血圧や心臓病などの持病で、普段から薬を服用されている方は、備蓄の薬を見直してみましょう。最低でも3日分、できれば7日分の薬の用意があると、非常時でも心強いです。
また、お薬手帳のコピーなど、お薬手帳の内容が分かるものがあると、さらに安心です。
2011年の東日本大震災では緊急の措置として、医師からの処方内容が分かり、慢性疾患に係る薬の場合には、処方箋なしでの保険調剤の取り扱いが行われました。
処方内容の確認は、医師への電話やメモ、あるいは薬の包装でも可能でしたが、お薬手帳があると、より迅速な診察が可能だったそうです。
緊急時には、流通の混乱などで、いつもの薬がすぐに手に入らない場合もあります。代替の薬の処方なら可能という場合もありますから、お薬手帳にアレルギー歴や副反応歴を記載して分かるようにしておきましょう。
最近ではスマートフォンで管理できるお薬手帳もあります。避難時に紙のお薬手帳を持てなかった場合でも確認することが可能ですが、非常時にはインターネットが繋がりにくくなったり、電気の供給が不安定になることもあります。
一つの方法を過信せず、色々な場所、色々な方法で管理することが、危険回避の基本です。
東京消防庁によれば、地震発生時に起きた怪我の3~5割は、家具が倒れたり物が散乱することが原因だったそうです。
脳梗塞後遺症などで足腰に不安を感じている方や、杖や歩行器、車椅子を利用している方の生活動線は、非常時にも安全を確保できるよう、普段の生活だけでなく、災害時のことも考えながら慎重に検討する必要があります。
家具や物が自分に当たることによる怪我だけでなく、家具などによって普段の移動経路が塞がれてしまい、非常に危険な状況に陥ることもあります。扉が塞がれてしまえば、避難自体が難しくなります。また、避難に時間がかかることで、津波や火災などの二次災害に見舞われることもあります。
そういった事態を防止するためには、普段から移動経路の付近に物を置かない、家具を固定するといった工夫が必要です。経路に窓がある場合には、ガラス飛散防止フィルムの貼り付けも大切です。
夜間の災害に備えて、懐中電灯も手の届く範囲に置いておきましょう。

しかし、充分に対策をしていても、不測の事態は起きます。身動きが取れなくなっても家族などに助けを求められるよう、連絡手段の確保も大切です。携帯電話の充電は常に確保し、モバイルバッテリーのような、停電が起きた時でも使える手段があると安心です。
機種にもよりますが、スマートフォンには、懐中電灯やラジオのような、緊急時にも役立つ機能も備わっています。いざとなったら自分で自分の身を守れるよう、使い方を確認しておきましょう。
普段の生活もあるため、全ての危険を排除しておくのは難しい、と思われる方もいらっしゃるかも知れません。その場合は、災害による被害を失くすのではなく、最小限に減らす「減災」の意識で見直すと、出来ることが見えてくるかも知れません。
避難所へ行くことになった場合のことも、具体的にシミュレーションしておくと、防災の意識がより高まります。
避難所までの移動手段や避難経路は、いつも使っている手段や道であっても、「災害」という角度から見てみると、また違った側面が見えることがあります。
例えば、2018年に起きた大阪府北部の地震で最も話題になったのは、ブロック塀の倒壊です。外観上では丈夫そうに見えても、内部の鉄筋が経年劣化によって、脆くなっていることがあります。

大阪府北部地震をきっかけに、ブロック塀への耐震診断への義務付けがされ、自治体では撤去費用の補助などが行われています。
ですが、危険なのはブロック塀だけとは限りません。道路の冠水で道が使えなくなったり、台風などで風が強い際は、瓦屋根が飛んだり、普段は庭に置かれている植木鉢が転がったりといった不測の事態も考えられます。
外に出て体を動かすついでにでも、いつもと異なる視点で、道路を見てみてください。
また、2021年、災害対策基本法の改正が行われ、高齢者や障害者などの避難行動要支援者に対して、個別避難計画の作成を行うことが、市町村の努力義務とされました。こちらは、避難先や避難の支援方法、支援者などの情報を前もって決定しておくことで、防災意識、対応力を高めることを目当てに作成されます。
自治会や民生委員、ケアマネージャーなど、誰が主体となって避難計画を作成するかは、自治体によって異なるようです。分からなければ、自分の住む地域ではどのような状況になっているか確認することから、初めてみてはいかがでしょうか。
当院では、体験リハビリを行っております。契約の前にお身体の評価などをさせていただくことによって、今後のリハビリの計画や、どのような点を鍛えていくかを、より具体的にお伝えすることが出来ます。
お気軽に、お問い合わせください。
連絡先
<お問い合わせ>
TEL | 042-401-0890 (月〜金 9:00〜18:00)
メール | https://reha-base.com/contact.html
公式LINE | https://lin.ee/NsDFEem
参考
「防災の日と二百十日」(東京消防庁 https://www.tfd.metro.tokyo.lg.jp/learning/elib/qa/qa_59.html 閲覧日2025/8/22)
「【防災対策してますか?】災害時の薬剤師の知られざる役割と、お薬手帳の重要性」)(NiCOMS https://nicoms.nicho.co.jp/news/20230929-01/ 閲覧日2025/8/22)
「平成23年東北地方太平洋沖地震及び長野県北部の地震の被災に伴う保険診療関係等の取扱いについて」(厚生労働省 https://www.mhlw.go.jp/stf/houdou/2r985200000163qk.html 閲覧日2025/8/22)
「地震時の危険」(東京消防庁 https://www.tfd.metro.tokyo.lg.jp/lfe/bou_topic/kaguten/danger.html 閲覧日2025/8/22)
「避難行動要支援者の避難行動支援に関すること」(内閣府防災情報のページ https://www.bousai.go.jp/taisaku/hisaisyagyousei/yoshiensha.html 閲覧日2025/8/22)
梅雨の最中から30℃超えの日が続き、7月に入ってからも、油断のできない日差しが降り注いでいます。道行く人にも日傘を差す人が男女問わず増えました。
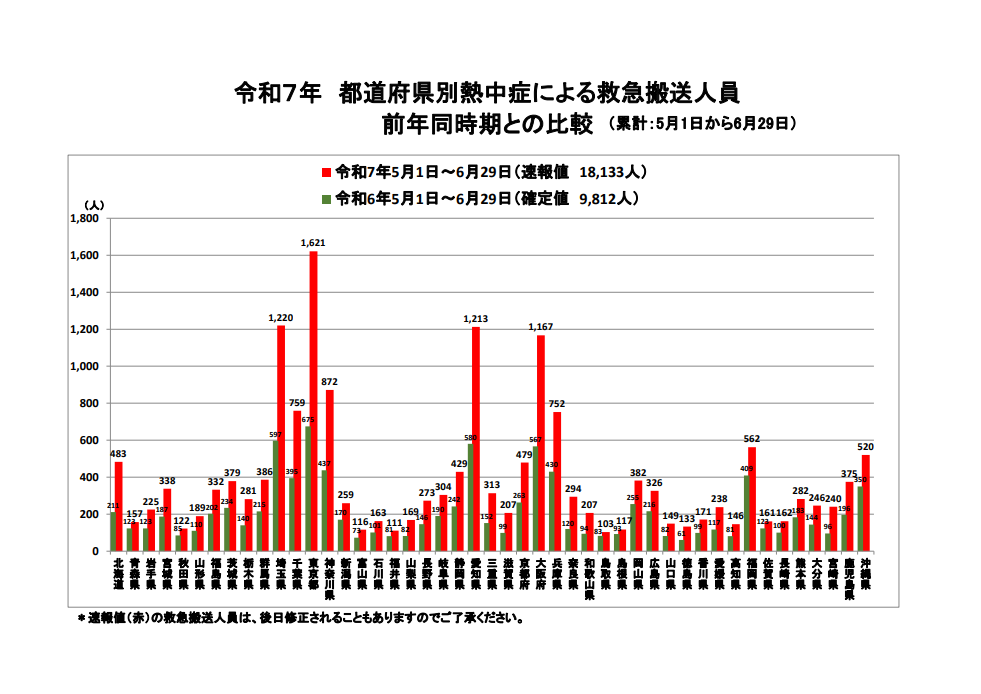
総務省消防庁の発表(速報値)によれば、全国の熱中症による救急搬送は、6月の後半に跳ね上がり、6月16日~22日の期間だけで8000人を越しました。6月23~29日には4665人と少し落ち着きを見せましたが、6月30日~7月6日には再び10048人と増加。5月1日から6月末までの累計では約18000人の方が運ばれており、これは昨年の同時期と比べて約2倍近い、驚くべき数字となっています。
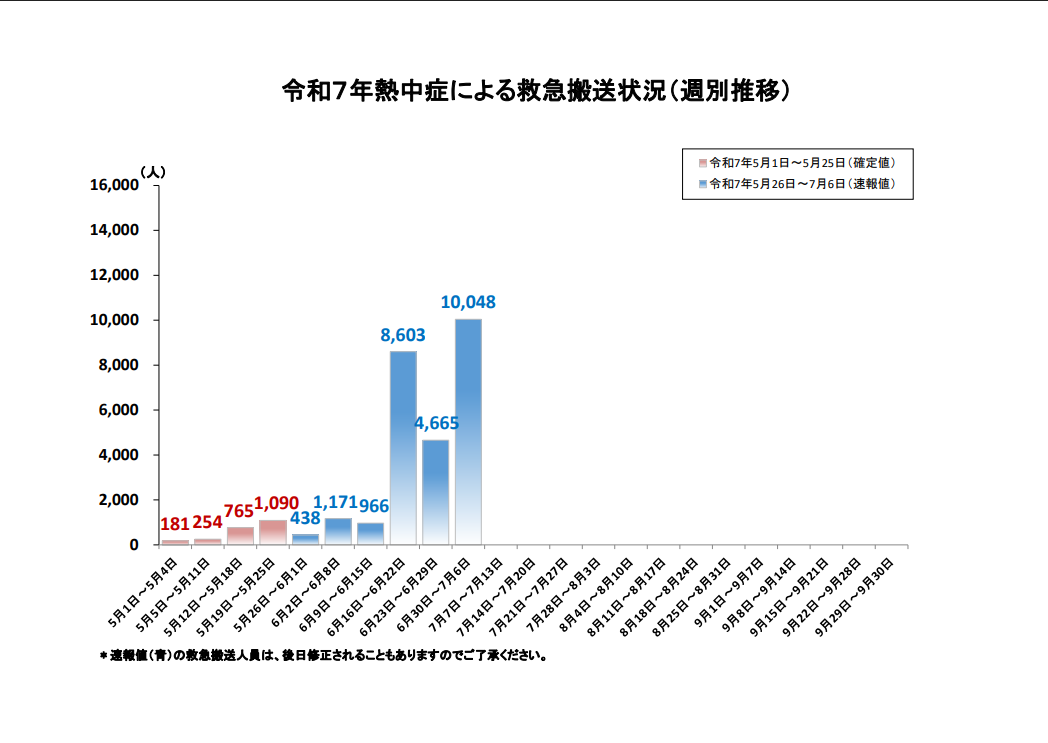

さらに、救急搬送された中で、入院が必要となる中等症から重症の患者数は、およそ3万4千人でした。
入院日数が2日程度の場合の、1人あたりの医療費は、15万程度(自己負担額4~9万円)と考えられます。この数字は差額ベッド代などの保険適用されない分も含んではいますが、上記の救急搬送に加えて、51億円の医療費が、熱中症のために使われていると言えるでしょう。
その上に、軽症だとしても点滴などの処置がありますし、重症の場合には、入院日数が長期に渡る場合もあります。例えば、65歳以上の高齢者を対象とした調査では、熱中症の入院期間は平均27.5日だと報告されています。実際にはさらに費用がかかっていることが推測されます。
また、入院してしまうとその間、働くことは当然できません。さらに、お金には代えられないものを失ってしまうこともあります。その機会損失・逸失利益は、計り知れません。
経済面から見た時、熱中症は、個人にはもちろんのこと、社会全体にとっても大きな負担と言えます。
ただ、裏を返せば、ひとりひとりが熱中症を防止して自分の体を健康に保つことは、巡り巡って、自分の周囲にいる大切な人のためにもなるとも言えるでしょう。
それでも自分ひとりのためにエアコンをつける気にならない、電気代がもったいない、と感じてしまう方にも、できる限り気兼ねなく熱中症を防止していただけるように、今回は、熱中症になった時のリスクや、より消費電力の少ないエアコンの使い方について紹介いたします。
最初に社会全体から見た時の損失についてお伝えしましたが、やはり多くの方が最も気になるのはもっと身近な、自分や、身の回りの方が熱中症になった時にかかる費用や、その影響についてではないでしょうか。
まず、熱中症になった時の影響についてより具体的に想像していただけるように、熱中症の程度について、少し説明させていただきます。

具体的には小脳失調やパーキンソン症候群のような運動障害が出ており、しかも、退院してから1年経っても改善されずに、症状が残ったまま、とのことでした。
重症でなく、頭痛や嘔吐、倦怠感などが起こる熱疲労(中等症、Ⅱ度)レベルであっても、発症して2週間後にも短期記憶や姿勢の安定性低下など、中枢神経障害が残る場合があります。3~6か月後には改善したという報告はありますが、改善するのだとしても、半年近く症状に悩まされれば、仕事や生活に悪影響があるのは、想像に難くないでしょう。
また、最近の調査では、熱中症が白内障リスクの上昇に関係しているという可能性も示唆されています。白内障は手術をすれば治りますが、手術費用は3割負担の場合、約45000円程度になることもあります。
そして、最も悪いケースと言えるのが、死亡した場合でしょう。命は当然、お金に代えることはできません。
ちなみに令和7年度は既に、救急搬送された方だけでも、死亡者数が46人となっています(2025年7月24日時点)。令和6年度についてはまだ全体の数値は発表されていませんが、令和5年度は1651人でした。今年は救急搬送が増加していることを鑑みると、より多くの方が亡くなられる可能性も有り得るでしょう。

費用についても様々ですが、おおよその目安として計算しますと、最初にお伝えした通り、2日間の入院となった場合には、保険適用される治療費・入院費用に、食事代や差額ベッド代などを含み、自己負担額はおよそ4~9万円程度になることが多いようです。
点滴の場合では、初診料と検査、そして点滴による治療によって、おおよそ2千円~3千円程度が見込まれます。
そして入院・診療をしている間は、当然のことながら、仕事はできません。生命保険文化センターによる調査では、入院時(熱中症以外も含む)の1日あたりの逸失収入は、平均で21000 円と報告されています。自己負担額と合わせると、2日入院しただけでも、10万円近くが失われてしまいますね。
熱中症になった場合にかかる費用については、ご想像いただけたでしょうか。場合にもよりますので、実際には想像よりも上、想像よりも下、ということもあるでしょうが、熱中症になった時の心労も加味すると、やはり多くの方にとっては高コストと言えるのではないでしょうか。
では、熱中症対策にかかる費用について、ご説明いたします。
熱中症対策で大切なこととして挙げられるのは、水分補給や、エアコンの使用です。

特にエアコンの使用は重要です。東京都の令和6年の調査によれば、屋内で亡くなった291人のうち、185人がエアコンを使用しておらず、64人がエアコンを設置していなかったそうです。割合にすると、亡くなった方の8割以上がエアコン未使用となります。
こういった背景もあってか、東京都では今年、夏季4か月間の水道代基本料金を無償化する特別措置を打ち出し、これに368億円もの補正予算を組んでいます。

エアコンはつけっぱなしにした方がお得、という話をご存知でしょうか。エアコンはつけた時に、最も電力を使います。さらに、室内外の気温差が大きい時、部屋を冷やすためには、より大きなパワーが必要となります。そのため、短時間の外出であればつけっぱなしにしておいた方が、効率的に使うことができるのです。
また、エアコンの掃除も重要です。資源エネルギー庁によれば、フィルター掃除を月1回か2回清掃することで、年間で990円の節約になるそうです。室外機の周りにものを置かないことも、冷房の効果を上げます。
以前お伝えした、こちらの記事もご参照ください。冷房での冷えすぎにお困りの方向けの記事となっておりますが、上手に利用することで、より冷房効率を上げるヒントになるかも知れません。
熱中症になれば、費用はかかり、健康リスクも上がります。低額から利用できる熱中症保険なども生まれていますが、まずは熱中症にならないのが一番です! どうか、お体に気をつけてお過ごしください。
夏は大変なだけでなく、楽しみもたくさんある季節です。
当院にはこのように、夏を満喫するご利用者様もいらっしゃいます。
空調はもちろん完備。飲み物の提供もございます。
危険だから夏にリハビリは止めておこうかな、という方もぜひ、体験からご利用ください。
「令和6年夏の熱中症死亡者数の状況【東京都23区(確定値)】」(東京都監察医務院 https://www.hokeniryo.metro.tokyo.lg.jp/shisetsu/jigyosyo/kansatsu/heatstroke/r06-heatstroke 閲覧日2025/7/3)
「熱中症情報 救急搬送 令和7年の情報」(総務省消防庁 https://www.fdma.go.jp/disaster/heatstroke/post3.html 閲覧日7/10)
「救急車の出動には1回「4万5000円」かかる!?有料化がすすむ背景とは?」(FINANCIAL FIELD編集部ファイナンシャルプランナー https://news.yahoo.co.jp/articles/8cea27acdd565d5cde0dfedc85f974ca8ab8cc41?page=1 閲覧日7/3)
「エアコンは「つけっぱなし」でも大丈夫? 24時間利用の賢い使い方」(Panasonic https://panasonic.jp/life/air/170037.html 閲覧日2025/7/3)
「高齢者の熱中症による入院費用とエアコンの電気料金を用いたエアコン使用促進方法の検討」(紅粉 美涼, 中井 寿雄 https://doi.org/10.51028/jjdisatmed.27.1_13 閲覧日2025/7/3)
「安全衛生キーワード 熱中症」(厚生労働省「職場のあんぜんサイト」https://anzeninfo.mhlw.go.jp/yougo/yougo09_1.html 閲覧日2025/7/10)
「令和5年(2023)人口動態統計(確定数)の概況 熱中症による死亡数」(厚生労働省 https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/tokusyu/necchusho23/index.html 閲覧日7/17)
「熱中症の現状と基本情報 ー熱中症環境保健マニュアル2018を参考にー」(三宅康史 https://www.wbgt.env.go.jp/pdf/sympo/20190602_1.pdf 閲覧日2025/7/1)
「熱中症診療ガイドライン2015」(日本救急医学会 https://www.jaam.jp/info/2015/pdf/info-20150413.pdf 閲覧日2025/7/10)
「熱中症環境保健マニュアル 2022」(環境省 https://www.wbgt.env.go.jp/heatillness_manual.php 閲覧日7/17)
「2024 年(令和6年) 職場における熱中症による死傷災害の発生状況(確定値)」(厚生労働省 https://www.mhlw.go.jp/stf/newpage_58389.html 閲覧日2025/7/10)
「夏場は注意!紫外線だけでなく、高温・熱中症も白内障リスクに」(ケアネット https://www.carenet.com/news/general/carenet/58866 閲覧日2025/7/15)
「2022(令和4)年度 生活保障に関する調査」(生命保険文化センター https://www.jili.or.jp/research/chousa/8944.html 閲覧日7/17)
「省エネ性能カタログ2024年版」(経済産業省資源エネルギー庁「省エネ型製品情報サイト」https://seihinjyoho.go.jp/frontguide/pdf/catalog/2024/catalog2024.pdf?update=20241129 閲覧日2025/7/15)
「無理のない省エネ節約」(経済産業省資源エネルギー庁「省エネポータルサイト」 https://www.enecho.meti.go.jp/category/saving_and_new/saving/general/howto/airconditioning/index.html 閲覧日2025/7/15)
年々厳しさを増す暑さ。熱中症を防ぐため、今や「クーラー(エアコン)」は夏に欠かせなくなりました。東京都では今夏、物価高などの不安からエアコンの利用を控えることによる熱中症を予防するために、夏季4か月間に渡って、水道代基本料金の無償化も行われます。
しかし、必要不可欠となった一方で、エアコンは苦手という声も耳にします。
「冷えすぎて身体がだるくなる」
「風が身体に直接当たるのが苦手」
「外との温度差で、体調を崩してしまう」
暑さ対策はしなくてはならない。けれど、その代わりに、エアコンの不快さを我慢しなくてはならない。
そんなジレンマにお悩みの方に今回は、エアコンによる不快感を抑えながら、ご自身の体質や状況に合わせて、快適さを保つための工夫をお伝えいたします。エアコンとの付き合い方を考え、今年の夏も健やかに、心地よく乗り切るためのヒントが見つかりましたら幸いです。
エアコンによる不快感の原因は、もしかしたら「クーラー病(冷房病)」と呼ばれるものかも知れません。
クーラー病とは、エアコンによって身体が過度に冷やされることや、屋内外の気温差に身体が順応しきれず、自律神経が混乱することで引き起こされる様々な症状のことです。
あくまで通称であり、正式な病名ではありませんが、自律神経は体温調節、発汗、血圧、心拍数、消化吸収、免疫機能など、身体機能を様々な面から支えているため、不調になると、手足の冷え、頭痛、だるさなど多岐に渡る症状に悩まされる方が、多くいらっしゃいます。

クーラー病の場合は第一に、身体が感じる気温差が大きくなり過ぎないようにすること。第二に、自立神経を整えることが重要になってきます。
気温差を調整する工夫については、後ほど「対策の具体例」でご紹介いたします。
自律神経を整えるには、「朝日を浴びて体内時計を整える」「軽いストレッチをする」「夜はリラックスできる環境で過ごす」などの、いわゆる「規則正しい生活」が大切です。
クーラー病の他には、「乾燥」が不快感の原因になっていることもあります。
エアコンを使用すると、室内の空気を冷やす過程で、室内の水分が結露して放出されるため、湿度が下がります。夏場は基本的に湿度が高いのですが、水分不足や、風が直接肌に当たる環境、長時間のエアコン運転などによって、乾燥を感じることがあります。
乾燥していると、ウイルスへの抵抗力も弱るため、夏風邪やそれに似た体調不良を引き起こす場合もあります。

乾燥には加湿器の使用も効果的ですが、「エアコンの設定を見直す」ことも大切です。
なお、「喉が痛くなる」という場合には、エアコンの内部に発生しているカビや、部屋に舞うホコリが原因である可能性も考えられます。エアコンや部屋の清掃も検討してみてください。
基本的なことではありますが、まずはエアコンの設定を見直すことが大切です。
多くの場合、エアコンには「冷房」と「除湿」の2つのモードがあります。主な違いは、温度と湿度のどちらを優先するかで、動く時の基本的な仕組みは変わりません。
※メーカーや機種によっては、風量の違いや、再熱除湿方式による適温の維持といった特徴があります。
快適さを保つためには、この2つのモードを状況に合わせて、適切に切り替えることが大切です。
例えば、除湿の場合は湿度が目標値になるまで運転されるため、長時間使用していると、部屋の温度が必要以上に下がってしまうことがあります。
また、弱冷房除湿という方式で除湿しているエアコンでは、冷房よりも冷たい空気が排出される場合もあり、直接風が当たる場所にいると体がどんどん冷えていってしまいます。
こういった場合は、除湿がある程度できたら、冷房に切り替える方が、楽に気温を維持できます。
反対に、冷房で温度を下げても、湿度が高いままであれば、不快感を覚えるでしょう。
基本的には「冷房」「除湿」という名称の通り、温度が気になる時には「冷房」、雨が降っている時など湿度が気になる時には「除湿」を使用するのがオススメです。
自分の体感では設定に迷ってしまう、という方は、温湿度計を設置すると設定しやすくなります。一般に、人が快適に感じる室温は25℃~28℃、湿度は50%~60%とされています。
また、見落とされがちなのが、風向きと風量です。風向きを変更したり、風量を弱めたりして、冷たい風が身体に直接当たらないようにすると、冷えを防ぐことができます。それでは充分に室温が下がらない、という場合には、扇風機を併用して空気を循環させる方法もあります。

商業施設や会社などのエアコンの設定を自由に変えられない場では、ストールやカーディガン、長袖を着るのも、一つの方法です。
実は長袖は、素材や色選び、その日の気候によっては、半袖よりも快適に過ごせることがあります。

長袖を着る利点の1つ目は、肌の表面温度の上昇を防ぐことです。長袖は直射日光を妨げるため、特に日差しの強い日には、意外にも効果的なのです。白や黄色、赤は光を反射するため、より効果を感じやすくなります。また、黒には(熱を吸収するため暑くはなりますが)紫外線カット効果があります。
利点の2つ目は、気化熱の発生です。気化熱とは、水分が蒸発する際に周囲を熱を奪うことです。吸湿・吸水性や速乾性の高い素材を選べば、汗を吸収・蒸発させて、体温の上昇を抑えることができます。
半袖は風が吹けば涼しいのですが、腕の部分で汗を吸収できないため、ベタつきが不快感に繋がります。
重ね着をする場合には、首や足首といった、大きな血管が通っている場所を温めておくと、身体全体の体温が下がりにくくなります。
また、お腹も冷えやすく、体調を崩す要因となりやすい箇所です。冬用に比べて薄手な夏用の腹巻きも販売されているので、自分の体に合うものを探してみてはいかがでしょうか。
今年は異例な早さの梅雨明けで、例年よりも猛暑が長く続くと予想されています。
屋内では冷房対策をし、屋外でも、日傘や水分補給を欠かさずにお過ごしください。
猛暑の中でもリハビリを続けたいという方には、リハビリベースでのリハビリがオススメです。リハビリベースでは、屋内でできる快適なリハビリを提供しています。
見学・体験も受け付けておりますので、ぜひお問い合わせくださいませ。
参考
「熱中症予防に効果的な服の色は?
表面温度は20℃の差」(ウェザーニュース https://weathernews.jp/s/topics/202108/050255/ 閲覧日2025/6/19)
「半袖よりも長袖のほうが涼しい? 日焼けは体にいい? 医師が解説」(J-WAVE https://news.radiko.jp/article/station/FMJ/33214/ 閲覧日2025/7/2)
「冷房病危険度チェック」(大正健康ナビ 金子勲 https://www.taisho-kenko.com/check/286/ 閲覧日2025/7/2)
このところ一気に気温が高くなり、夏らしさがぐっと増しましたが、皆様「夏至」はどう過ごされましたか?
夏至とは、北半球においては一年で最も、太陽の出ている時間が長くなる日です。夕方になってもまだ青い空を見ると、夏の入り口という雰囲気を感じられます。
近年では命に危険を及ぼすほどの暑さになる日も稀ではなくなり、紫外線の害についても知られ、様相は異なってきています。夏の到来を手放しで喜べず、身構えてしまうという人も少なくないかと思います。
しかし、日光が人体に与える影響は、一概に悪いものばかりではありません。健康な生活に不可欠なものから、過度になれば害を及ぼすものまで、様々です。
この機会に、正しい知識を身に着け、夏本番に備えましょう。


生活リズムを司る機能は「体内時計」と言います。
この体内時計は、体温や血圧、ホルモン分泌の変化など、およそ24時間周期で繰り返される体の規則的な変動、「概日リズム(サーカディアンリズム)」を制御しており、睡眠にも密接に関わっています。
体内時計は、シフト勤務や時差のある旅行、季節の変化など、様々な要因で乱れてしまいます。
また、この体内時計は実は、24時間よりも少し長めの時間を刻んでいます。そのため、意識せずに生活していると、少しずつリズムがズレてしまい、だんだんと夜型になっていってしまう傾向があります。
しかし、生活リズムが乱れたとしても、身体は「同調機構」という仕組みによって、活動する時間を調整しています。
この同調機構に作用するものが、日光です。
特に重要なのは、朝に浴びる日光です。できるだけ毎日同じ時間に朝の日光を浴びることで、体内時計がスムーズに調整され、規則正しい生活リズムへと導かれます。
朝の日光を上手に活用して、寝苦しい夜もすっきりと乗り越え、日中を快適に過ごしましょう。
日光が持つ力としては、セロトニンの生成もよく知られています。
セロトニンとは、俗に幸せホルモンと呼ばれ、精神を安定させるなどの働きをしています。
うつ症状に処方される抗うつ薬でも、セロトニンの働きを増強する薬がよく使われています。秋冬の間に「冬季うつ」と呼ばれる症状に悩まされる方もいらっしゃいますが、これも、日照時間が短くなるため引き起こされるのだと考えられています。
セロトニンは、先述した体内時計にも関わります。脈拍や血圧の低下など、睡眠の準備を整える役割を持つメラトニンは、日中に生成されたセロトニンを原料にして生成されます。
日々のストレスの緩和にも、日光は重要な役割を果たしているのです。
ちなみに、適度な運動もセロトニンを活性化させます。ストレスから来る症状がある方は、ぜひ運動を!

太陽による影響の中でも、健康的な生活のために重要なものとして、ビタミンDの合成があります。
ビタミンDは、身体の様々な機能に影響する栄養素です。
中でも特に注目したいのは、骨の主成分であるカルシウムの吸収を助ける機能です。このため、ビタミンDが不足すると、骨粗鬆症や骨折のリスクが高まる可能性があります。
夏は基本的に、ビタミンDの生成に充分な日差しがあります。また、ビタミンDは排出されづらく、身体に蓄積されるため、過剰になるとかえって身体に害となります。多くの場合は、適度な日光浴によって、推奨される量を満たせるでしょう。

しかし、注意も必要です。ビタミンDは、暑さを避けるために外出を控えたり、日焼け止めなどの紫外線対策をすることによって、夏でも不足する場合があります。特に高齢の方は、皮膚でビタミンDを生成する能力が低下しており、屋外で活動する時間も減少するため、意識的な対策が必要かも知れません。
年齢や肌の色、季節、時刻、住んでいる土地の緯度などによって変わりますが、日光を受ける時間は、長くても約30分程度と、長時間でなくてもよいことが分かっています。ただし、窓越しの日光では、ビタミンDを生成する紫外線(UVB)がカットされてしまいます。
気になる方は、ビタミンDを含む食事を適量取り入れつつ、一日のうち短時間でも、直射日光を浴びる時間を作るようにしましょう。

ここまで日光が与えるメリットに着目してきましたが、デメリットも見過ごせません。
紫外線(UVA、UVB)の害として、日焼け、シミ、しわを気にする方は多いのではないでしょうか。
しかし、夏の日差しをたっぷりと浴びた野菜が、こうした課題を解決する助けになってくれます。
夏野菜には、シミなどの原因となるメラニン生成を抑制したり、しわなどの活性酸素による老化を防ぐ抗酸化作用がある「ビタミンC」が豊富に含まれているものが、たくさんあります。

夏野菜の中では、トマト、きゅうり、ピーマン、パプリカ、ゴーヤなどが特に栄養素豊富です。
以前こちらの記事でも紹介したように、旬の野菜は、他の時期よりも栄養素が増加しています。
夏の日差しをたっぷりと浴びた野菜を食べて、日光のメリットを受け取り、デメリットを補う。そうすることで、夏至から始まった暑い夏を元気に乗り切り、健康にリハビリを続けていきましょう!
参考
「体内時計」(スマート・ライフ・プロジェクト https://kennet.mhlw.go.jp/information/information/dictionary/heart/yk-039.html 閲覧日2025/6/2)
「「体内時計」とは?仕組みや整え方を知って規則正しく健康的な生活を送ろう」(魚肉たんぱく研究所 https://www.kamaboko.com/fishprotein/articles/body_clock/ 閲覧日2025/6/2)
「体内で必要とするビタミンD生成に要する日照時間の推定
-札幌の冬季にはつくばの3倍以上の日光浴が必要-」(国立環境研究所 https://www.nies.go.jp/whatsnew/2013/20130830/20130830.html 閲覧日2025/5/15)
「日光紫外線の人体への影響」(国立環境研究所 https://www.nies.go.jp/kanko/kankyogi/79/column3.html 閲覧日2025/5/21)
「ビタミンD」(厚生労働省『「統合医療」に係る 情報発信等推進事業』 https://www.ejim.mhlw.go.jp/public/overseas/c03/10.html 閲覧日2025/5/21)
「SSRI(選択的セロトニン再取り込み阻害薬)の解説」(日経メディカル、処方薬事典 https://medical.nikkeibp.co.jp/inc/all/drugdic/article/556e7e5c83815011bdcf827f.html 閲覧日2025/6/5)
「紫外線による人の健康への影響」(環境省 https://www.env.go.jp/earth/report/h21-02/3-2_chapter3-ref.pdf 閲覧日2025/5/22)
「抗酸化物質はがんに効くの?」(日本薬学会、環境・衛生部会 濱進 https://bukai.pharm.or.jp/bukai_kanei/topics/topics46.html 閲覧日2025/6/5)
梅雨に入ると、外での運動がしづらくなりますね。水たまりや泥で足元が悪かったり、湿度の高さによる不快感で、いつも以上に疲れを感じやすかったり。突然の土砂降りで、しばらく雨宿りをするしかない、ということもしばしばあります。
穏やかな雨の音や大きな虹に癒やされることもありますが、リハビリをもっとしたい! 体を動かしたい! という気持ちの時には困りもの。
何か快適にリハビリをする良い方法はないかな? とお困りの方にオススメなのが、リハビリベースでのリハビリです。
当院は広々とした作りになっているため、雨の日でも、しっかりと体を動かすことができます。

傾斜や速度を細かく設定できるランニングマシンで、歩行の練習も可能です。
マシンを使用する際にももちろん、画像に写っている院長をはじめとした経験豊富な理学療法士が、マンツーマンでリハビリを行います。

さらに、空気清浄機とエアコンがあるため、蒸し暑い日でも、快適に過ごすことができます。

喉が乾いた時には、お飲み物をどうぞ!

メニューから、スポーツドリンク、お茶、コーヒー、水をお選びいただけます。
リハビリ終わりには、アロマシートのプレゼントも行っています。
現在は、シトラス、ラベンダー、ペパーミントといった基本の3種に加えて、もう1種類ご用意しております。
何の香りかは、リハビリベースに来て、確かめてみてください!
また、リハビリを受ける人の身体に合った、家で行うことのできるリハビリもご紹介しています。
2つ目の動画で紹介したような、家でもできる日常生活動作(ADL)のリハビリは、普段の生活から過ごしやすさを感じられるようになり、ご本人様やご家族様に笑顔が増えるきっかけとなります。
脳梗塞に罹患され、車椅子でご来院されていたご利用者様も、ぐっと動けるようになり、洗濯物を干したり、テーブルを拭けるようになったりしました。
リハビリベースでのリハビリは、雨だけでなく、猛暑の中で運動するのが心配、という方にもオススメです。
体験リハビリも歓迎しております。
本格的に暑くなる前に、リハビリベースのリハビリを体験してみてください。




こんにちは、リハビリベース国分寺です。
気がつけばもう1年の折り返し、6月ですね。
当院ではたくさんのご利用をいただきながら、6月13日(金)の3周年イベントに向けて、準備を進めています。
昨年の2周年イベントでは、クイズ大会や、スタッフによるミニコンサートなどを行いました。




2年間の軌跡をまとめた動画で、振り返りも行いました。
当院では普段からInstagramなどで動画をアップしていますが、動画で振り返ると、ぐっと力を入れて頑張っている様子や、体の変化がよく分かります。視聴中は、他の方の頑張りを見て、応援や感動の声が上がっていました。
さらに昨年のイベントについて知りたい、という方は、こちらの動画をご覧ください。
今年も、ご参加いただいた皆さまに楽しんでいただけるような内容を企画しています。
現在ご利用いただいている方はもちろん、ご卒業された方も大歓迎です。
イベントは6月13日(金)に行います。
参加は、LINEや電話、または直接スタッフにお申し込みください。

<お問い合わせ>
TEL | 042-401-0890 (月〜金 9:00〜18:00)
メール | https://reha-base.com/contact.html
公式LINE | https://lin.ee/NsDFEem