お知らせ・ブログ
-

-
営業時間 9:00~18:00月~金(定休日:土日祝祭日)
042-401-0890 - 体験・予約・お問合せ
営業時間 9:00~18:00月~金(定休日:土日祝祭日)
042-401-0890お知らせ・ブログ

脳卒中や整形外科疾患の後遺症をきっかけに「運動の習慣をつけよう」と思う。最初は頑張ろうと、色々なトレーニングやリハビリ方法を調べて実践してみる。
けれど、数日、数週間と経つ中で、自然と少しずつ運動から遠ざかってしまう。
こうした経験は決して珍しいことではありません。
「もう少し続けられたら変わるかも知れない」と思いながらも、つい運動しない日が増えてしまったことで、中には努力不足だと自分を責める方もいらっしゃいます。
実のところ、運動を習慣にするのは、とても難しいことです。ただ「頑張ろう」という意志の力だけでは、中々成し遂げることは出来ません。
そんな方を減らすために、今回は運動を習慣にする方法について見ていきます。
まずは、運動が続かない背景に、どのような要因があるのかを整理することが大切です。自分のペースで続けていく方法を、一緒に考えていきましょう。
運動が続かない理由は一つではなく、いくつかの要因が重なっていることが多いです。ここでは、特に多く見られるパターンを整理します。
まず挙げられるのが、「最初から頑張りすぎてしまう」ことです。
体を動かすことに慣れていないにも関わらず、いきなり長時間の運動や負荷の高いトレーニングを行うと、体に負担がかかりやすくなります。結果として疲労や痛みが出て、「つらい」「大変」という印象が強くなり、次に取り組むハードルが上がってしまいます。
次に、「目標が現実と合っていない」ケースです。
「毎日必ず運動する」「しっかり時間を確保する」といった目標は一見 理想的ですが、仕事や家事などの日常生活の中で継続するのは、簡単なことではありません。
達成できない状態が続くと、意欲が下がりやすくなります。
また、「効果をすぐに求めてしまう」ことも影響します。
運動は短期間で大きな変化が出るものではありません。しかし、数日や数週間で目に見える変化が感じられないと、「やっても意味がないのではないか」と感じてしまい、やめてしまう原因になります。
「生活の中に組み込まれていない」ことも見逃せません。
運動を特別な時間として扱うと、忙しい日や疲れている日には後回しになりやすくなります。その結果、継続するリズムが作れず、断続的になってしまいます。
これらの理由を見ていくと、一つの共通点が見えてきます。
「頑張ろう」とした結果であることです。
実は「頑張ろう」とやる気に満ちている時は、運動が続きにくいパターンに陥っていても、気づきにくいのです。
重要なのは、やる気だけで運動を習慣にするのは難しいことであると理解することです。
やる気だけでなく、考え方や、方法を工夫しましょう。

大切なのは「完璧を目指さない」ことです。
毎日、強度の高い運動を、しっかり時間をかけて行う、といった高い目標を掲げるほど、できなかったときの負担が大きくなり、結果として、「昨日、目標通りにできなかったからやめる」という流れになりやすくなります。
時間や負荷をかけた運動を一度だけ行うよりも、短時間の軽い運動でも、長く継続していくことが実は重要です。継続して行うことで、体が鍛えられ、運動に慣れていくため、より負荷の強い運動に取り組みやすくなっていきます。
物足りないくらいの運動であっても、継続することが出来れば、結果として運動量を積み重ねやすくなる、と考え方を転換してみましょう。
また、「やる気に頼らない」という視点も必要です。
習慣とは、意識しなくても繰り返される状態を指します。やる気は日によって変動するものであるため、やる気のあるなしを基準にしていると、安定しなくなってしまいます。
意欲や根性があることはとても大切です。ないよりは、ある方が、良い結果が出やすくなるでしょう。
しかし、運動を習慣にするためには、無理なく継続できる土台を整えて、意識しなくても自然と続けられる環境を作っていこうという切り替えが重要になってきます。
ここまで、運動が続かない理由や考え方について見てきました。より具体的な工夫について、ご提案します。
例えば、やる気のあるなしに左右されやすい傾向がある方は、「運動するタイミングをある程度決めておく」といった対策はいかがでしょうか。
例えば、「仕事の後に体を動かす」「休みの日に時間を取る」など、大まかでも構いません。あらかじめ枠を決めておくことで、後回しになりにくくなります。
今日運動するかしないか、といった判断をする余地を最初から持たないことで、判断にかかる精神力をセーブしておくことも出来ます。
効果を感じられないと続かないという方は、「適切な負荷の運動を行う」という意識が重要です。
負担が大きすぎると続きませんが、逆に軽すぎると、効果を感じにくくなります。無理なく続けられ、かつ体に変化が出る程度の強度を見極めることが、継続には必要です。
気候の影響やストレスを感じやすい方は「その日の体の状態に合わせて、運動量を調整する」視点も欠かせません。
疲れている日や調子が優れない日に無理をすると、運動に対するネガティブなイメージが強くなります。
一方で、完全に休んでしまうと、疲労は回復しても、せっかく運動に慣れた脳と体が戻ってしまい、休む前と同じ運動をしても、慣れた時よりも負荷を感じやすくなります。
そのため、状態によって回数を減らす、より楽なやり方に変える、などの工夫をしつつ、運動自体は継続し続けることが重要です。
ただし、「適切な負荷の運動を行う」「その日の体の状態に合わせて、運動量を調整」は考える負担が多かったり、個人差が大きかったりして、自己判断が難しい部分でもあります。
その場合は、専門的な視点から運動内容を組み立てられる人のサポートを受けるという方法もあります。
ここまで、運動が続かない理由や、継続するための考え方・工夫について見てきました。
大切なのは、無理に頑張ることではなく、「自分に合った形で続けられる状態」をつくることですが、実際には、適切な運動量や負荷、体の状態に合わせた調整を一人で判断するのは簡単ではありません。
その場合は、専門家に頼るのも一つの手です。

リハビリベースには、体に関する専門家の中でも、国家資格である理学療法士が在籍しています。
理学療法士は、解剖学や運動学などの知識をもとに、身体の状態を評価しながら運動を組み立てる専門職です。単に運動を指導するだけでなく、関節の動きや筋力、姿勢などを確認し、その人に合った内容に調整していきます。
また、既往歴や現在の症状を踏まえて無理のない範囲で進めるため、過度な負担を避けつつ、必要な運動量を確保しやすいという特徴があります。自己流では判断が難しい「適切な負荷設定」や「動きの質」についても、客観的に確認しながら進めることができます。
このように、理学療法士の関わりは、運動を「なんとなく行うもの」から、「体の状態に合わせて整えるもの」へと変えていく役割があります。
リハビリベースでは、理学療法士がマンツーマンで体の状態を見ながら、無理のない、けれどしっかりと結果に結びつく範囲で運動を行い、継続しやすい形を整えていきます。
運動中の動画撮影などで、体の使い方や負荷のかけ方、以前との変化、これからの方針についての共有もしております。運動の効果が感じられないと続けられないという方にもうってつけです。
また、8回、16回、24回のプランからお選びいただくため、通うペースが決まり、運動を生活の中に組み込みやすくなります。
予約があることで自然と体を動かす機会が確保され、「今日はやめておこう」と先延ばしにしにくい点も、習慣化につながりやすいポイントです。
「運動が続かない」と感じている場合でも、やり方を見直すことで変わることが出来ます。
一人でのリハビリや運動に不安や難しさを感じている方は、ぜひご相談ください。
参考
「脱・三日坊主! 健康科学の専門家に聞く、運動を習慣化する秘訣」(東洋大学 https://www.toyo.ac.jp/link-toyo/life/exercise_habits 閲覧日2026/4/22)
「春と言えば?」
そう問いかけられたら、どのような答えが思い浮かぶでしょうか。
「桜」「新生活」など、人によって答えは様々かと思います。寒い冬を抜け、暖かくなってくるため、明るいイメージを持つ方が多くいらっしゃるでしょうか。
ですが、そんな中で、「花粉症」がまず思い浮かぶ方も、少なくないのではないでしょうか。

花粉症に罹患している方は年々その数を増しており、民間の調査ではありますが、2019年時点でおおよそ2人に1人以上、つまり日本人の過半数が花粉症であると推定されました。
花粉症にかかる医療費は年間約3600億円。国民病と呼ばれ、主な原因であるスギの削減が政治家の公約となる程に、多くの方の関心を集める問題となっています。2026年の3月にも農水相が、現在あるスギをより花粉が出にくい品種に植え替えていく方針を打ち出しています。
また、春に出やすい体調不良としては、近年では「寒暖差アレルギー」という言葉も言われるようになりました。
こちらは厳密にはアレルギーではありませんが、アレルギー反応に似た症状が出るため、急激に気温の上がるこの時期は、悩む方が増えるようです。

日常生活やリハビリに向かう道中でアレルギー的な症状を感じると、疲労感などをより強く感じてしまい、リハビリへのやる気にも悪影響があるかも知れません。
そういった悪影響を極力受けないようにするには、今が無理がきく時なのか、薬などで対処が出来るのか、運動などの生活習慣によって改善出来るのか、などを判断するため、まず、自分の体の状態を知ることが大切です。
今回は花粉症も含む、春に出やすい体調不良についてご紹介いたします。
少し疲れが出てきたなと思ったら、読みながら、自分の身体に目を向けてみてください。
春に特に目立つ、代表的な体調不良と言えば、「花粉症」です。
そもそも「花粉症」とは、花粉に対するアレルギーを指します。
アレルギーとは、本来であればウイルスや細菌などから身を守るはずの免疫システムが、過剰に反応してしまい、ヒスタミンなどの化学物質を放出することで様々な症状を引き起こすことです。
遺伝によって元々アレルギーになりやすい体質であることもありますが、生活環境や食生活、ストレス、大気汚染なども、アレルギーの発症や悪化に影響を与えると言われています。
「今まで平気だったのに、急に花粉症になった」という方もいらっしゃいます。これは、長年の花粉への暴露が蓄積され、ある時点で免疫システムが「敵だ」と認識し始めたためです。いわば、コップに水が溜まり続けて、あふれ出したような状態です。
特によく聞く花粉症の原因はスギですが、他にも、ヒノキ、ブナ目カバノキ科(ハンノキ、シラカンバ、オオバヤシャブシ)、イネ科(カモガヤ、ハルガヤなど)の花粉も花粉症の原因となります。
花粉症になりやすい地域もあります。ウェザーニュースによる調査によれば、実は東京は、花粉症だと自覚している人の割合が、全国でも5位。このランキングは花粉の飛散量と相関があるようです。

また、それ自体が鼻や喉の粘膜を刺激するだけでなく、花粉症を悪化させるものとして、「黄砂」があります。
黄砂は3月から5月にかけて、中国大陸から飛来する砂のことです。
黄砂そのものも刺激になりますが、黄砂に付着したPM2.5や化学物質が、鼻やのどの粘膜を刺激します。
ハウスダスト・ダニアレルギーも注意したいアレルギーです。双方とも通年性のアレルギーではありますが、冬の間に室内に溜まったダニの死骸やフン、ホコリが、衣替えや大掃除で舞い上がることがあります。

こうしたアレルギーへの対策として、まず意識したいのは「アレルゲンを遠ざける」という物理的な工夫です。
外出時には表面がツルツルとした花粉のつきにくい素材の上着を選び、帰宅した際は玄関前で服を払い、すぐに洗顔やうがいで花粉を落とすといった小さな習慣が、症状の緩和に繋がります。また、花粉や黄砂の飛散が多い日は窓を開けるのを控え、洗濯物を部屋干しにするなど、家の中を「安全な場所」に保つことも大切です。
それと同時に、私たちの体が本来持っているバリア機能を守ることも忘れてはいけません。空気が乾燥していると鼻や喉の粘膜が傷つき、刺激を受けやすくなってしまうため、こまめな水分補給や肌の保湿で潤いを保つことを心がけましょう。
また、こうしたセルフケアだけでなく、医療機関に相談してご自身に合ったお薬を活用することも非常に効果的です。最近では眠気の出にくいお薬や、症状が出る前から服用することで発症を遅らせる「初期療法」や「舌下免疫療法」など、選択肢も増えています。
「毎年のことだから」と我慢しすぎず、専門的なケアを取り入れることで、この季節の過ごしやすさは大きく変わります。
外からの刺激を最小限に抑える準備が整ったら、次に目を向けたいのが、春特有の激しい気温差による「体への負担」です。
「花粉症みたいな症状が出るけれど、色んな対策をしても効果が薄い」という方は、寒暖差アレルギーかもしれません。
正式には「血管運動性鼻炎」と呼ばれ、気温差が7度以上あると症状が出やすくなります。朝晩の気温差が大きい春は、特に起こりやすい時期です。
花粉症との大きな違いは、アレルゲン(アレルギーの原因物質)がないことです。気温の急激な変化に自律神経がうまく対応できず、鼻の粘膜の血管が過剰に反応してしまうことで、くしゃみや鼻水が出ます。目のかゆみはほとんなどく、透明でサラサラした鼻水が特徴です。
寒暖差アレルギーの対策は、自律神経を整えることと、急激な温度変化を避けることが中心になります。
温度調整しやすい服装(重ね着、カーディガンなど)や、マスクで鼻の粘膜を保護・保温、規則正しい生活で自律神経を整える、適度な運動で自律神経のバランスを改善、十分な睡眠。こういった対策があります。
特に、適度な運動は自律神経を整える効果があるので、寒暖差アレルギーの症状軽減に役立つ可能性があります。リハビリ中の方は、「体調が万全でないから休む」のではなく、無理のない範囲で体を動かし続けることが、結果として不調を和らげる近道になります。
ここまでご紹介してきたように、春に起こりやすい体調不良には、花粉や寒暖差といった外からの影響だけでなく、自律神経の乱れや生活環境の変化など、さまざまな要因が関係しています。
そのため、「これをすれば必ず良くなる」という方法が一つあるわけではなく、ご自身の体調やその時の状態に合わせたケアが大切になります。
そのため当院では、そのような体調の変化にも配慮しながら、通年で空調や空気清浄機を稼働させ、リラックス出来るような空間づくりを行い、安心してリハビリに取り組んでいただけるよう心がけています。

また、マンツーマンでリハビリを行う理学療法士も、お一人おひとりのその日の体調に合わせてリハビリを進めていきます。
「いつもと少し違う気がする」「今日は少し調子が出ない」といった小さな変化でも、遠慮なくご相談ください。状態に応じて、内容を調整しながら進めていくことができます。
春は過ごしやすい季節である一方で、体にとっては変化の多い時期でもあります。
無理をせず、ご自身のペースを大切にしながら、日々を過ごしていきましょう。
参考
「花粉症の治療法最前線」(一般社団法人耳鼻咽喉科頭頸部外科学会 https://www.jibika.or.jp/owned/contents3.html 閲覧日2026/4/7)
「2人に1人以上が花粉症、すでに過半数が発症も対策は遅れ気味」(ウェザーニュース https://jp.weathernews.com/news/45731 閲覧日2026/4/7)
「2人に1人が花粉症!? 最も発症しにくい県とは」(ウェザーニュース https://weathernews.jp/s/topics/201903/180165/ 閲覧日2026/4/8)




3月から4月にかけては、お祝いごとの多い季節です。卒業や入学、就職、転勤など、人生の節目を迎える家族や友人を囲んで、食事会が開かれる機会も増えます。
久しぶりに親戚が集まったり、仲間と思い出話に花を咲かせたり。食卓を囲む時間には、特別な喜びがあります。
しかし、嚥下に不安がある方の中には、「みんなと同じものが食べられないから」「むせてしまうと迷惑をかけるから」と、食事会への参加を遠慮してしまう方もいらっしゃるのではないでしょうか。
諦める必要はありません。
近年では、有名な飲食系のチェーン店やブランドで、嚥下食をはじめとする多様なニーズに応える取り組みが広がっています。さらに、一人ひとりの事情に寄り添った選択肢が増えてきているのです。
この記事では、外食の際に利用できる嚥下食の提供店のご紹介をいたします。
少しの工夫と情報があれば、食事はもっと楽しくなります。めでたいお祝いの席を、みんなで笑顔で囲むために、ぜひご覧ください。

ご存知の方も多いかもしれませんが、スーパーやドラッグストアでは、様々な介護食・嚥下食が手に入ります。
レトルトの介護食は、「きざみ食」「ミキサー食」「ムース食」など、嚥下の状態に合わせて選べるようになっています。さらに、和食、洋食、中華と種類も豊富で、お祝いの席にふさわしいメニューもあります。
ただし、スーパーやドラッグストアは、そのお店ごとの品揃えにも左右されます。
「もっと幅広い品揃えの中から選びたい」
そんな方は、オンラインストアで探してみるのはいかがでしょうか。
介護食専門のオンラインストアでは、うな重やお寿司のような、お祝いごとで食べるような料理を提供しているストアもあります。中には、見た目には固形を保っているにも関わらず、やわらかく食べやすくなっている料理もあります。

さらに近年では、多くの方が知るような有名店やチェーン店でも、嚥下食が出ています。
例えば街中でもよく見かける大手牛丼チェーン店である吉野家では、公式通販で「レトルト牛おかゆ」を提供しています。
吉野家と言えば牛丼。定番の味が楽しめるのは、牛丼が好きな方には嬉しいのではないでしょうか。塩分量にも工夫が施されており、塩分を摂り過ぎる心配もありません。
また、国内61店舗(2025.3時点)で展開するスープストックトーキョーでは、Soup for all!と言った企業理念を持ち、0~100歳まで最も身近な食べ物であるスープにこだわりを持っています。その中のサービスとして、時期に応じて多種多様なスープを提供しているスープストックトーキョーでは、「食べやすさ配慮食サービス」を実施しています。オンライン通販に複数メニューがある他、一部店舗でも提供しているようです。店舗は、車椅子が通りやすい店舗がサービスの対象に選ばれているため、ゆったりと食べることが出来そうです。
甘いものもございます。羊羹で有名なとらやでは、「やわらか羊羹ゆるるか」を販売しています。味はこし餡と抹茶の二種類。水羊羹とも異なる食感で、餡の香りを楽しめる一品になっていると評価されています。和菓子がお好きな方は、いかがでしょうか。
名古屋発祥のコメダ珈琲店では、飲みやすいようにとろみがついた「とろみコーヒー」を提供しています。一部店舗での提供の他、公式オンラインショップでも販売しているため、手に取りやすい一品です。きちんとした喫茶店が手掛けたコーヒーは、食事後の一杯にうってつけです。

嚥下食や嚥下調整食、介護食という名称だけでなく、インクルーシブフードやユニバーサルデザインフードという名称でも、嚥下能力に不安のある方向けの食事が出ています。既にオンラインストアを利用しているという方も、検索する単語を変えてみたり、SNSで探してみると、また新たな情報が見つかるかも知れません。
介護食を活用することで、食事を楽しむことはできます。
ただ、もっと食事の可能性を広げたいという方は、嚥下機能そのものを維持・改善することを考えてみるのも良いかも知れません。
嚥下機能は、加齢や病気によって低下しますが、適切なリハビリによって改善したり、維持したりすることが可能です。「むせやすくなった」「飲み込みにくくなった」と感じたら、早めに対策を始めることが重要です。
当院にも、ST(言語療法)プランがあります。気になる方はご相談も受け付けています。

「また、家族と同じものが食べたい」
「外食を楽しみたい」
「むせずに安心して食事をしたい」
そんな思いを、一緒に叶えていきませんか?
嚥下に不安を感じている方、ご家族の食事が心配な方は、ぜひ一度ご相談ください。
以前上げたブログも、より具体的に言語聴覚療法(言語療法プラン)について知る助けになるかと思います。もしよろしければ、こちらもご覧ください。
参考
吉野家公式通販ショップ (https://e-shop.yoshinoya.com/shop/c/c78/?srsltid=AfmBOorg8sjzoPiqiAAO_psVezOLf0wOW58Bhx_D0B2KQ4DEyUOqyC8E閲覧日2026/3/22)
コメダのいいものコレクション (https://ec.komeda.co.jp/products/%E3%81%A8%E3%82%8D%E3%81%BF%E3%82%B3%E3%83%BC%E3%83%92%E3%83%BC 閲覧日2026/3/22)
「誰もが外食を楽しめる社会に!インクルーシブフードの最前線」(TOKYO UPDATES https://www.tokyoupdates.metro.tokyo.lg.jp/post-946/ 閲覧日2026/3/22)
「食べやすさ配慮食サービス」(https://www.soup-stock-tokyo.co.jp/project/soshaku/ 閲覧日2026/3/22)
とらやサイト(https://www.toraya-group.co.jp/toraya/yururuka/?srsltid=AfmBOoolK4P1TkYLvw6FgbqMrSE_4KGebxNXo1SdNFMbZqhRiGehttjH 閲覧日2026/3/22)
こんにちは、リハビリベース国分寺です。
突然ですが、当院のInstagramアカウントをご覧になったことはありますか?
Instagramでは日々のリハビリの様子から、ご利用者様が旅行先から持ち帰られたお土産の紹介まで、様々なリハビリベース国分寺での日常をお伝えしているのですが、その中でも、特に反響をいただく動画があります。
それは、歩行の比較動画です。
当院には、脳梗塞の後遺症や変形性膝関節症などで歩行に困難を抱えるようになった方が多くご来院されます。
リハビリベース国分寺では、リハビリに活用するため、そうした方々の歩行の動画を撮影しています。
リハビリ開始時と、各プランの最終回(8回目、16回目、24回目)が近づく頃の歩行を比較すると、大きな変化が感じられることがあります。
歩行は日常生活の基本です。そのため、歩き方が変わると、できることが増え、行動範囲が広がり、生活の質が向上します。
そうした変化が、今、リハビリや歩行にお悩みを持つ方の希望になるのではないかという考えから、Instagramにアップしております。
※SNSへアップする場合は、ご本人様に許可をいただいております。
おかげさまで、これまで多くの方のリハビリに携わらせていただき、Instagramに投稿した動画も数多くなりました。
ただ、数が多くなれば、どれから見ていいか分からない、と感じる方もいらっしゃるかと思います。
そこで今回は、Instagramにアップしている動画の中から、歩行比較動画の一部をご紹介いたします。
リハビリ施設をお探しの皆様や、リハビリの効果について知りたい方の参考になれば幸いです。
脳梗塞後遺症は、多くの方がリハビリに取り組まれている疾患です。脳梗塞とは脳の血管が詰まることで脳細胞が損傷する病気で、損傷した部位によって、片麻痺、言語障害、嚥下障害などの症状が後遺症として現れます。
歩行障害もよく見られる症状で、歩行速度が低下したり、歩行が不安定になる、などの症状が引き起こされます。当院にも多くの方がいらっしゃいます。
ビフォーでは、一歩一歩に恐る恐るという雰囲気がありますが、アフターでは変化が一目瞭然です。歩行速度も上がり、歩きに安定感があります。大股歩きも悠々と行うことが出来ています。
走りの速度も早く、その上、目標にしていた自転車での走行まで達成されています。自転車では危なげなく、併走する院長に話しかけることまで出来るようになりました。
こちらのご利用者様は、元々は外来リハビリに通われていたものの、それだけでは足りないと考え、当院を選んでくださいました。その中で、「自転車の走行」という目標の達成までサポートさせていただくことが出来、本当に良かったです。
こちらのご利用者様は、後縦靭帯骨化症の術後リハビリを行いました。
後縦靭帯骨化症とは、脊椎の中を縦に走る「後縦靭帯」という組織が、骨のように厚く硬く変化してしまう病気です。骨化した靭帯が脊髄や神経を圧迫し、手足のしびれ、歩行障害、筋力低下などの症状が現れます。指定難病とされています。
こちらのご利用者様では、来院当初には、左足が重く動かしづらい、というお悩みをお持ちでした。ビフォー時点での左足に着目していただくと、右足に比べて、上がっていません。
けれど、アフター時点では、前へ前へと行く一歩の力がより強くなり、歩行の速度や歩幅が改善していることが分かるかと思います。
さらに、リハビリを重ねて、遂にはランニングまで可能になりました!
こちらの動画では、実際に行ったトレーニング方法についてもご紹介しております。
ウォーキングマシンや、バランスマットでの筋肉トレーニング、障害物を避ける練習、ステップ台での昇降運動などを行いました。
リハビリベースでは、しっかりと体を動かすリハビリを行っているため、「もっと動きたい!」と思っている方とは特に相性がいいです。
リハビリでは、施設や人との相性も重要です。当院では、その相性をご利用者様自身に見極めていただき、納得して通っていただくために、初回は体験リハビリを行っています。不安がある方でも、しっかりと施設を見てから通っていただけますので、ご遠慮なくお問い合わせください。
最後に、骨盤骨折と圧迫骨折を経ながらも、歩行器を使って歩く90代の方のご紹介です。
当院では、歩行器を使用したリハビリも行っています。歩行器を使うだけでも安定した歩行を行うことは出来ますが、ビフォーアフターを見ると分かるように、リハビリによって、歩行速度をさらに上げ、まっすぐに歩くことも出来るようになりました。
さらに、ビフォーでは数回立ち止まっていますが、アフターでは同じ距離を、休憩なしで歩くことも出来ています。姿勢も良くなっていることが分かるでしょうか?
こちらのご利用者様は、骨折後に寝たきりの状態となりましたが、当院でのリハビリを経て、屋外歩行や、外でのお茶会を楽しむまでに回復されました。そちらの動画や写真についても、Instagramにアップされていますので、気になる方はご覧ください。
歩行の比較動画はいかがだったでしょうか?
ご紹介した動画は、Instagramにアップしている動画の中のごく一部です。Instagramではご紹介し切れないご利用者様も、数多くいらっしゃいます。
これまでInstagramはチェックしていなかったという方はこれを機に、ぜひご覧ください。
また、当院でのリハビリに興味が出たという方は、電話やメールなどからお問い合わせください。
もっと歩きたいという目標だけでなく、自転車に乗りたい、旅行がしたい、買い物がしたいといった、歩けるようになった先にある目標まで、私たちがサポートいたします!
2月前半は大寒波が訪れ、大変な寒さでしたね。豪雪に見舞われた方々へ心よりお見舞い申し上げます。各地で雪に対処してくださった方々、ありがとうございます。寒さによる関節痛などで苦しんだ方も、お疲れ様でした。
予報では、これからしばらくは暖かくなる見込み。東京では既に梅も咲いており、春の気配を感じさせます。
寒さで中々外に出る元気がなかったという方も、暖かくなり始めのこの機会に、外に出て、「深呼吸」をしてみるのはいかがでしょうか?
冷たい空気の中では、寒さに構えるために肩に力が入ったりして、緊張した姿勢が続き、無意識のうちに呼吸が浅くなりがちです。しかし呼吸は、生命維持だけでなく、リラックス効果、血流や内臓の働きの活性化など、多くの働きをしています。
寒さに耐えてお疲れ気味の身体を、日常生活の中で簡単にできる深呼吸で、労ってあげましょう。
ただ、その効果や意味に納得できていないと、やろうと思っていても忘れてしまったりして、継続することは難しいかと思います。そのためこの記事では、深呼吸が身体にもたらす効果と、具体的な実践方法をお伝えします。
梅の香りが漂うような暖かな日に、自分の体の動きを意識しながら、ぜひ深呼吸をしてみてください。
普段、私たちは1日に約2万回以上の呼吸をしています。呼吸の重要性については、改めて説明されなくても分かっている、という方がほとんどかと思いますが、当たり前のことであるために、あまり呼吸について意識していない方も多いのではないでしょうか。
では具体的に、例えば呼吸が止まったら、どれくらいの時間で死に至るかはご存知でしょうか。

早ければ4分、長くても10分だそうです。個人差はありますが、おおよそ2~4分で意識を失い、4~6分で深刻な脳障害の可能性が高まります。呼吸止めの最長世界記録でも、11分35秒*1です。
他の例で言えば、死亡リスクもある睡眠時無呼吸症候群(SAS)の診断は、10秒以上の無呼吸や低呼吸が、1時間あたり5回以上あった時に下されます。3600秒中の50秒だけでも息が止まると、長期的に見た時の心臓病や脳卒中のリスクが高まるのです。
*1純酸素を使わない場合の記録。

そのような短時間で死に至る理由は、「酸素」にあります。
私たちの体は、脳、筋肉、内蔵、すべての組織においてエネルギーを必要とします。そのエネルギーの元となっているのが、呼吸によって体内に取り込まれた、酸素です。
特に、体の諸機能を司っている脳は、体重の約2%しかありませんが、全身が消費する酸素の、約20%を使うと言われています。つまり酸素の消費量が多いので、酸素の濃度に関して、とても影響を受けやすい臓器なのです。
しかも酸素は、体の中にためておくことは出来ません。常に供給が必要です。
そのため体は、数分酸素が止まるだけでも、大きなダメージを受けるのです。
具体的な数字になると、今までより一層、呼吸の重要性が身に迫って感じられるのではないでしょうか?
裏を返せば、呼吸が浅くなることで引き起こされている不調があれば、呼吸の方法を改善してしっかりと酸素を取り込むことで、解消される可能性がある、ということでもあります。

さらに、深呼吸は、他にも体に良い変化をもたらします。
深呼吸の代表的なメリットは、「ストレス解消」です。
深呼吸をするとリラックスできる、という印象は広くあるかと思いますが、これにはきちんと科学的な裏付けがあります。
まずメカニズムとしては、深呼吸は、自律神経のうち「副交感神経」の働きを高めることで、リラックス効果を生んでいます。副交感神経とは、リラックスしている時や眠っている時に働く神経で、心身の活動性を下げ、回復や修復へと導く役割を担っています。
このメカニズムの裏付けとしては、深呼吸によって、ストレスの増加に伴って増える「コルチゾール」というホルモンの分泌が抑えられることが、研究によって確認されています。
つまり、深呼吸のリラックス効果は、主観的な感覚だけでなく、ホルモンの変化という客観的なデータによっても証明されているのです。

ストレス解消には関心がない、という方でも、認知症についてはいかがでしょうか?
実は、呼吸機能の低下と、認知機能の低下については関連がある可能性が、研究で明らかにされつつあります。
詳しいメカニズムについてはまだ研究の途上のようですが、48週間、深呼吸を治療に取り入れた軽度から中等度のアルツハイマー患者で、認知機能の低下が緩やかになり、精神症状も軽度となったことが報告されています。
また、睡眠時無呼吸症候群の治療が、認知機能の改善に効果があった可能性も報告されています。このことからも、呼吸の質が脳の健康に影響を与える可能性は高いと考えられます。
先ほどご紹介したコルチゾールの分泌が過剰な状態が続くと、認知に関わる脳の「海馬」という部位が萎縮するリスクが高まることも、研究によって示されています。コルチゾールを抑制する効果がある深呼吸は、認知症に効果があるのかも知れません。まだはっきりとは言えない領域ですが、深呼吸が、とても簡単でありながらも健康に良いことについては、間違いなさそうです。
深呼吸は他にも、血行を良くしたり、筋肉の緊張をほぐす、胃酸や食べ物の逆流を防ぐ下部食道括約筋の働き改善といった効果があります。
深呼吸を生活に取り入れてみたいと感じた方は、ぜひ、次にご紹介する呼吸法をお試しください。
呼吸には大きく分けて、2つの種類があります。「胸式呼吸」と「腹式呼吸」です。
「胸式呼吸」は胸の上部だけを使った呼吸で、1回の呼吸で取り込める空気の量が少ない呼吸方法です。簡単に言えば、浅い呼吸です。
浅い呼吸である胸式呼吸が続くと、酸素不足になって脳や筋肉に充分な酸素が行き渡らないため、集中力の低下、疲労感、だるさを感じやすくなります。また、自律神経のバランスを乱す原因にもなります。自律神経は、血管や睡眠など、身体の活動に様々に関わっているため、バランスを崩すと、多くの体の不調に繋がっていきます。
深呼吸をする時に行ってほしいのは、より深い呼吸である「腹式呼吸」です。
歌や芝居などの声を使う時、腹式呼吸をするように言われた経験がある方も多いのではないでしょうか?
また、赤ちゃんは腹式呼吸をしています。あの小さな体でも長時間、大きな声で泣き続けられることを、不思議だと思ったことはありませんか? その答えは実は、腹式呼吸をしているためなのです。
腹式呼吸とは、横隔膜を大きく動かし、肺の下部までしっかり空気を取り込む呼吸法です。
息を吸う時にお腹が膨らみ、吐く時にお腹が凹みます。胸式呼吸に比べて、1回の呼吸で多くの酸素を取り込むことができます。
座った状態でも、立った状態でも、寝た状態でも、どんな状態でも出来ますが、よく分からないという方は、お腹の動きが分かりやすい、寝た状態から行うのをオススメします。
腹式呼吸の手順
1.鼻からゆっくり息を吸う
・お腹が膨らむのを感じながら
・胸ではなく、お腹に空気を入れるイメージ
・3〜5秒かけて
2.1〜2秒息を止める(慣れてきたら)
・1に戻り、また口からゆっくり息を吐く
3.口からゆっくり息を吐き切る
・お腹を凹ませるイメージで
・体の中の空気を全部出すつもりで
・5〜8秒かけてゆっくりと
これを5〜10回繰り返します。
ポイントは、吐く時間を、吸う時間よりも長くすることです。ゆっくり長く息を吐くことで、リラックス効果が高まります。
慣れてきて、もっとリラックス効果を感じたいという希望がある方は、4-7-8呼吸法という方法も試してみてください。これは、入眠を促す効果が高いと言われている呼吸法です。
4秒かけて鼻から息を吸う
7秒間息を止める
8秒かけて口から息を吐く
これを3〜4回繰り返します。
深呼吸は、いつでも、どこでも、誰でもできる、最もシンプルで効果的な健康法です。
自律神経を整える、血流を良くする、リラックスする。少なくともこれだけの効果が、お金も道具も必要なく、ほんの数分で得られます。
これから徐々に春に向かっていきます。寒さで縮こまっていた身体をのびやかに伸ばしながら、例えば梅の香りが漂う散歩道で、立ち止まって深呼吸をしてみてください。
リハビリの前に深呼吸をすれば、身体がほぐれて動きやすくなります。リハビリの後に深呼吸をすれば、疲れた身体を労ることができます。ストレスを感じた時、眠れない夜、気分転換をしたい時。深呼吸は、いつでもあなたの味方です。
最初はうまくできなくても大丈夫です。お腹が動かなくても、時間が短くても、続けることで自然にできるようになります。
深い呼吸で、心も身体も整えながら、春を迎える準備をしていきましょう。
傷病やその後遺症で、中々そういう気分にはなれないという方も、ご安心ください。
当院には、脳梗塞や側弯症に罹患されながらも、日々のリハビリによって回復し、桜の木の下で、とても素敵な笑顔を見せてくださったご利用者様もいらっしゃいます!
体験リハビリも行っています。ちょうど新生活などの準備の時期、楽しい春を迎えるために、新たな一歩を踏み出してみませんか?
リハビリベースは、もっと良くなりたいと思うあなたを、お待ちしております。
参考
「【コラム】呼吸機能と認知機能の意外な関係:高齢者の脳を健康に保つカギとは?」(神戸元町呼吸内科アレルギークリニック https://www.city.kokubunji.tokyo.jp/shisetsu/kouen/1005195/1004208.html](https://kobe-ed-corona.jp/column/respi_dementia/) 閲覧日20262/11)
「ストレスから来る食欲不振 胃腸では何が起きている?」(大正漢方胃腸薬 江田証https://brand.taisho.co.jp/kanpou/tsukiau/kotsu12/ 閲覧日2026/2/18)
「脳と体を改善する科学的呼吸法、アルツハイマー病患者に変化も」(ナショナルジオグラフィック https://www.nikkei.com/article/DGXZQOSG02A0G0S5A600C2000000/ 閲覧日2026/2/18)
「深呼吸をしましょう 腹式呼吸のやり方」(日本医師会 https://www.med.or.jp/komichi/holiday/sports_02.html 閲覧日2026/2/18)
「軽度から中等度アルツハイマー病に深呼吸が認知機能低下を抑制」(https://academia.carenet.com/share/news/d8ae603c-e012-4943-ad87-30dfdd62e773 閲覧日2026/2/19)
「Daily Deep Breathing Improves Psychological Symptoms and Cognition in Mild Alzheimer's Disease Patients」( Zihan Wang、Qiumin Qu、Ling Gao、Shan Wei、Xiaojuan Guo、Jin Wang https://pmc.ncbi.nlm.nih.gov/articles/PMC12739419/ 閲覧日2026/2/19)

数あるお菓子の中でも、チョコレートは世界的に広まっている、特別な甘味です。
実はチョコレート、その原料であるカカオ豆は古来、その成分が体にもたらす作用からか、現在以上に重要視されていました。
例えば中南米では、戦士が戦闘意欲を向上させるような時に、カカオから作った飲料が使われました。その重要性からか、その地域では貨幣としても扱われていました。記録によれば、カカオ豆3粒で七面鳥のたまご1つくらいの価値があったようです。
さらに、ヨーロッパに広まった当初は、カカオ豆は薬や滋養を目的として飲まれていました。
ロンドンで初めてチョコレートのお店が開店した際は「その優れた効能はどこでも大評判。万病の治療、予防に効果あり。効能を詳しく解説した本も同時に販売中。」と宣伝されたそうです。
そこに蜂蜜や砂糖を入れたことで、嗜好品としての価値が高まり、世界中に広まっていきました。
ちなみに、日本に伝わってきたのは江戸時代です。しばらくは外国の珍味として高価でしたが、明治頃になって一般でも楽しまれるようになっていたようです。
実際のところ、カカオ豆には様々な健康効果があることが研究で明らかになっています。
現在では多くのチョコレートに砂糖などが入っているため、取り過ぎは悪影響も考えられますが、量や選ぶ方法に気を配れば、食事の楽しみを一つ増やしながら栄養を取ることができます。
バレンタインを機にカカオの力を知って、日常生活に取り入れてみるのはいかがでしょうか?
カカオの栄養として、最も代表的なものは「カカオポリフェノール」です。
「ポリフェノール」については、カカオ以外でも耳にすることがあるかと思います。植物が自身を守るために作り出す成分で、ほとんどの植物に存在しています。強い抗酸化作用を持っているため、ビタミンCやビタミンEと同様に、老化防止を期待できます。
このポリフェノールは種類によって、独自の機能を備えています。
カカオポリフェノールの場合、体内への吸収率が良いエピカテキンという成分が主になっています。心血管系疾患など、多くの疾患に効果があると言われている成分です。同じ成分は赤ワインや緑茶にも含まれますが、カカオには特に豊富に含まれているため、より効率的に摂取することが出来ます。
その効果は具体的には、血圧低下や、動脈硬化予防、美肌効果。アレルギーの改善も期待されています。
さらに、高い抗菌作用もあります。
研究では、2週間、歯磨きなどを避けながら純ココア100mlを飲んだところ、歯周病に関連する菌の割合が減少したそうです。歯磨きの後には何も食べない、というのが一般的な考え方ではありますが、歯周病の予防や、口臭が気になる方は、純ココアを飲んでみると良いかも知れません。

カカオには少量のカフェインと、テオブロミンという成分も含まれています。テオブロミンはカフェインに似た構造を持つ成分ですが、カフェインよりも穏やかに作用します。カフェインのように一気に覚醒すると言うよりも、「ほっとする」「リラックスする」という感じ方の方が近いかと思います。
長時間の集中に導くような効果なので、リハビリ休憩時のおやつにはちょうどいいかも知れません。
割合としてはテオブロミンの方が多く含まれていますが、カフェインに弱い体質の方や眠る前には、大量の摂取は控えましょう。
カカオには、マグネシウム、鉄、カリウム、亜鉛など、様々なミネラルも含まれています。
特にマグネシウムは、筋肉の緊張を和らげたり、神経の働きを正常に保ったりする重要なミネラルです。現代人は不足しがちと言われているため、カカオから摂取できるのは嬉しいポイントです。
鉄分も豊富で、特に女性や高齢者に不足しがちな栄養素を補うことができます。

一般的に、「ミルクチョコレート」と名のついた商品のカカオ含有量は20~40%で、残りの大部分は砂糖や乳製品です。こういったものを食べ過ぎると、むしろ糖分や脂質の取り過ぎが心配になってきます。
しかも、カカオに含まれるポリフェノールは、甘いものと一緒に食べると脂肪吸収の効果が強く働いてしまい、抗酸化作用については弱まってしまいます。
健康効果を期待するなら、カカオ含有量がより高い、ダークチョコレートがおすすめです。現在ではカカオの含有量が70%~90%あるハイカカオと呼ばれるような製品もあります。
純ココアも、カカオを取り入れる方法として適しています。水分補給も大切ですから、ほっと一息つく時に、純ココアを選んでみてはいかがでしょうか。
チョコレート、ココアが代表的な加工方法ですが、「カカオニブ」というものもあります。カカオニブとは、カカオ豆を砕いたもので、砂糖や添加物が一切含まれていません。好みは分かれますが、そのままスナック感覚で食べたり、ヨーグルトやシリアルにかけたりと、いわゆる「ちょい足し」が出来るため、毎日に軽い変化をつけたい方にオススメです。
ただし、カカオは本来苦いものであるため、カカオの含有量が高くなる程に苦みも強くなります。苦みが苦手な方は、乳化剤、香料などの添加物が少ないものを選んでみてください。
そして、どんなものであっても、食べ過ぎないことは大切です。
空腹時に食べると血糖値が急上昇することもありますので、食後などにデザートとして、板チョコ1/3程度など、適度な量を心がけましょう。先述したように、カフェインに敏感な方ですと眠りにくくなる可能性もあるので、眠る前も避けた方が無難です。
リハビリは、時に大変で、思うように進まないこともあるかもしれません。そんな時こそ、季節のイベントを楽しんだり、美味しいものを味わったりすることが、前向きな気持ちを保つ力になります。
バレンタインは、街に催事場が並び、様々なチョコレートが揃う楽しい季節です。中身だけでなく、その見た目や外装のデザインも、工夫が凝らされたチョコレートがショーケースの中にはたくさん並んでいます。
日々に彩りを添えるような気持ちで、ぜひ足を運んでみてください。
「チョコレートを買いに行ってみたいけれど、歩くのが少し不安」という方も、ご安心ください。当施設では、屋外歩行の練習も行っております。
これからの季節に気になる花粉症への対策もばっちりです。
大切な人のために選ぶ、自分へのご褒美として選ぶ、一緒に選ぶ楽しさを味わう。バレンタインの楽しみ方は、人それぞれです。皆様、素敵なバレンタインをお過ごしください。
チョコレートを楽しみながら、2月も一緒にリハビリを頑張っていきましょう!
参考
「「カカオポリフェノール」はどのようなものですか?」(日本チョコレート・ココア協会 http://www.chocolate-cocoa.com/lecture/q3/ 閲覧日2026/2/5)
「世界の歴史 チョコレートの始まり」(日本チョコレート・ココア協会 http://www.chocolate-cocoa.com/dictionary/history/world/w01_a.html 閲覧日2026/2/5)
「ココアの口腔内衛生への応用」(ココアレポート https://www.morinaga.co.jp/cocoareport/mouse 閲覧日2026/2/5)
「『ポリフェノール』とは?医学博士に聞く、体にもたらす効果と正しい摂取方法」(東洋大学 近藤和雄 https://www.toyo.ac.jp/link-toyo/life/polyphenol/ 閲覧日2026/2/5)
「痛み」は、誰もが経験する、身近な悩みです。リハビリに通われている方の中にも、腰や肩、膝などに起こる様々な痛みと向き合いながら日々を過ごしている方が多いのではないでしょうか。
そんな中で、こんな疑問を感じたことはありませんか?
「同じようなケガをしたはずのあの人は平気そうなのに、私はこんなに痛い」
「検査では異常がないと言われたのに、痛みがずっと続いている」
「昔のケガは治ったはずなのに、まだ痛む」
実は、痛みというのは思っている以上に複雑なもので、単純に「組織の損傷=痛み」ではありません。
例えば、「異痛症(アロディニア)」という病気があります。これは普通なら痛みを感じないはずの、ささいな接触や温度変化でも、強い痛みを感じてしまう病気です。脳血管疾患を経験された方の中にも、悩まれている方がいらっしゃいます。

日本疼痛学会は、2020年に国際疼痛学会(IASP)が発表した「痛み」の定義を、以下のように翻訳しています。
痛みの定義 2020 日本語訳(日本疼痛学会 2020.7.25)
「実際の組織損傷もしくは組織損傷が起こりうる状態に付随する、あるいはそれに似た、感覚かつ情動の不快な体験」
付記
・痛みは常に個人的な経験であり、生物学的、心理的、社会的要因によって様々な程度で影響を受けます。
・痛みと侵害受容は異なる現象です。感覚ニューロンの活動だけから痛みの存在を推測することはできません。
・個人は人生での経験を通じて、痛みの概念を学びます。
・痛みを経験しているという人の訴えは重んじられるべきです。
・痛みは,通常,適応的な役割を果たしますが,その一方で,身体機能や社会的および心理的な健康に悪影響を及ぼすこともあります。
・言葉による表出は、痛みを表すいくつかの行動の1つにすぎません。コミュニケーションが不可能であることは,ヒトあるいはヒト以外の動物が痛みを経験している可能性を否定するものではありません。
(下線 引用者)
下線部の言葉からは、学会でも、「痛み」は本人以外が測ることは難しい、とても個人的で、主観的な体験だと考えていることが窺えます。
しかし、だからこそ、なかなか原因が見つからずに苦しみ続けたり、「痛みを感じる=気にし過ぎ」「痛みを我慢出来ない=根性がない」などのように誤解され、周囲の人の理解を得られず、孤独に苦しむことになる場面も出て来ます。
痛みは必ずしも悪いものではありません。痛みのおかげで、私たちはすぐに手当てをしたり、傷口を守ることができます。
しかし、痛みは時と場合によっては、生活や心に、過度な負担を与えることもあります。
そんな時には医療だけでなく、痛みや、痛みによって生じる困り事への理解が大切です。
この記事では、痛みについて、いくつかの視点から解説いたします。この記事の内容を、痛みについて悩む方や、痛みについて知ってほしい方と共有すれば、お互いの痛みの経験について話し合うきっかけになり、自分や身近な人が抱える負担を和らげるような、痛みとの付き合い方が見つかるかも知れません。
まずは目次から、気になるトピックスを選んでみてください。
痛みには、大きく分けて「急性痛」と「慢性痛」の2種類があります。その名称から、「急に起こる痛み」「ずっと続いている痛み」と想像する方が多いかと思いますが、実はこの2つは、「痛みが続く期間の長さ」だけでなく、性質や意味合いが大きく異なります。
急性痛とは、ケガをした直後や病気の発症時に感じる痛みです。例えば、転んで膝を打った時の痛み、骨折した時の痛み、急性の炎症による痛みなどがこれにあたります。
急性痛の役割は、「危険を知らせる警告信号」です。痛みがあるからこそ、私たちは「ここが傷ついている」「ここを守らなければ」と気づき、無理をせずに安静にしたり、治療を受けたりすることができます。
一般的に、急性痛は組織が治癒するにつれて徐々に軽減し、多くの場合、3ヶ月以内には治まります。痛みの原因(組織の損傷)がはっきりしていて、その原因が治れば痛みもなくなる、という分かりやすい関係にあります。
慢性痛:痛み自体が問題になる
一方、慢性痛とは、
・3カ月以上続く
・痛みのもともとの原因になったけがや問題がなくなった後も、1カ月以上続く
・数カ月から数年にわたって再発と消失を繰り返す
・慢性疾患(がん、関節炎、糖尿病、線維筋痛症など)または治らないけがに伴うもの
このいずれかに当てはまる痛みのことを指します。
慢性痛の厄介なところは、組織の損傷が治っているにもかかわらず、痛みだけが残り続けることがあるという点です。レントゲンやMRIなどの検査では「もう治っている」と言われるのに、痛みは相変わらず感じる。こういった経験をされた方も多いのではないでしょうか。
慢性痛が起こる理由は、その痛みによって異なります。
例えば、痛みが長く続くうちに、神経系に変化が起こったために感じることがあります。痛みの信号を繰り返し受け取り続けることで、神経が敏感になり、本来なら痛みとして感じないはずの弱い刺激でも、痛みとして感じてしまうようになるのです。「[[rb:中枢性感作>ちゅうすいせいかんさ]]」と呼びます。
痛みの「記憶」が脳に残ることもあります。脳が「ここは痛む場所だ」と学習してしまい、実際には組織の損傷がなくても、痛みの信号を作り出してしまうのです。
幻肢痛という、失った手足に痛みを感じる、不思議な現象もあります。これは脳に存在していた身体の地図が書き換わってしまうことが関係していると言われています。
つまり、患部が治っているにも関わらず感じる慢性痛は多くの場合、「組織の損傷の問題」から「神経系や脳の問題」へと性質が変化していくことで引き起こされます。だからこそ、急性痛と同じように「安静にしていれば治る」「痛み止めを飲めば治る」というわけにはいかないことが多いのです。
大切なのは、慢性痛は決して「気のせい」ではないということです。
検査で異常が見つからないと、「心配し過ぎ」「気にし過ぎ」と言われてしまうこともあるかも知れません。しかし、神経系や脳に変化が起こって痛みを感じているのは、紛れもない事実です。本人が感じている痛みは、本物の痛みなのです。
慢性痛には、急性痛とは別の視点から、別の方法で向き合っていく必要があります。
痛みと心は、密接に関係しています。
例えば、「この痛みは何か重大な病気のサインではないか」という不安や、「この痛みが一生続いたらどうしよう」という恐怖を抱えていると、痛みがより強く感じられることがあります。
また、「これをすると痛みが悪化するかもしれない」という恐怖から、身体を動かすことを避けるようになることもあります。これを「恐怖回避思考」と呼びます。
動かさないことで、一時的には痛みを避けられるかもしれませんが、長期的には筋力の低下や関節の硬さにつながり、かえって痛みが改善しにくくなることもあります。
逆に、楽しいことに集中している時、痛みを忘れていた、という経験はありませんか?好きな趣味に没頭している時、友人との楽しい会話に夢中になっている時など、注意が他に向いていると、痛みが軽く感じられることがあります。
心にストレスがかかって自律神経が乱れると、痛みが強く感じられたり、治りにくくなったりすることがあります。研究によると、痛みの処理や調節に関わる脳の領域と、自律神経の脳の領域には重複する部分があり、相互に作用していると見られています。具体的には、筋肉の緊張が高まったり、炎症を促進して、痛みを強くする可能性があります。
また、睡眠不足も痛みを強くする要因の一つです。十分な睡眠が取れていないと、痛みに対する感受性が高まり、同じ刺激でもより痛く感じてしまいます。痛みがあると不眠気味になってしまう方もいるとは思いますが、どこかで悪循環を断ち切る必要があります。
痛みは、周囲の環境や社会的な状況にも影響を受けます。
例えば、天気や気温の変化で痛みが強くなる、という方は多いのではないでしょうか。特に、気圧の変化は関節痛や頭痛に影響を与えることが知られています。
また、周囲の人の理解やサポートも重要です。家族や友人が痛みに理解を示してくれる環境では、心理的な負担が軽くなり、痛みとも向き合いやすくなります。反対に、「いつまで痛がっているの」「もう治ったはずでしょ」といった言葉は、孤独感を深め、痛みをより辛いものにしてしまうことがあります。

慢性痛を理解し、対処していくには、身体だけでなく、心や生活環境にも目を向けることが大切です。
痛みが複雑だからこそ、対処法も一つではありません。身体のケア、心のケア、生活環境の調整、それぞれのバランスを取りながら、自分に合った方法を見つけていくことが、痛みとの上手な付き合い方につながります。
これまで、痛みの複雑さや、様々な要因が痛みに影響することをお話ししてきました。
実際に痛みと向き合う時、大切なのは、痛みを「敵」ではなく、身体が何かを伝えようとしているサインとして捉えることです。
「無理をし過ぎている」「ストレスが溜まっている」「身体のケアが必要」など、重要なメッセージが込められているかもしれません。
痛みを完全に消すことだけを目標にするのではなく、「痛みがあっても、できることを増やしていく」という考え方も重要です。痛みと完全に決別することは難しくても、痛みとうまく付き合いながら、充実した生活を送ることは可能です。
慢性痛がある時、「痛いから動かさない方が良い」と思われるかもしれません。しかし、過度な安静は、筋力の低下や関節の硬さを招き、かえって痛みを長引かせる原因になることがあります。
大切なのは、無理のない範囲で、少しずつ身体を動かすことです。
リハビリで行っている運動を続けることはもちろん、日常生活の中で「今日は昨日より少しだけ長く歩けた」「痛みがあっても、この動作はできた」という小さな成功を積み重ねていくことが、痛みへの恐怖を和らげ、自信につながります。
例えば、こんな運動はいかがですか?
心を整える
痛みと心は深く関わっているため、心のケアも大切です。
深呼吸や好きな音楽を聴く、趣味に時間を使うなど、心が落ち着く時間を意識的に作ることで、痛みへの感受性が和らぐことがあります。
また、「この痛みは一生続くのではないか」という不安を抱えている場合は、その不安を一人で抱え込まず、信頼できる人や専門家に話してみることも有効です。不安を言葉にするだけでも、心が軽くなることがあります。
睡眠不足やストレスは痛みを悪化させます。
規則正しい生活リズム、十分な睡眠、バランスの取れた食事など、基本的な生活習慣を整えることも、痛みとの向き合い方の一つです。
特に睡眠は重要です。痛みで眠れない、眠れないから痛みが強くなる、という悪循環に陥ることもあります。寝る前のリラックスタイムを作る、寝室の環境を整えるなど、睡眠の質を高める工夫をしてみましょう。
実は今まさに、痛みに向き合うことが出来ています。
「なぜ痛いのか分からない」、その不安が大きくなると、対処法を考える余裕もなくなってしまいます。
「痛み=組織の損傷」だけではないこと、神経が敏感になっていること、心理的・社会的要因も影響することなどを知ることで、痛みとの向き合い方を変える力になります。
ちなみに、このような、痛みの科学的な知識を学ぶアプローチを「ペインニューロサイエンスエデュケーション(痛みの教育)」と呼び、慢性痛の治療の一環として取り入れた研究もあるようです。
既に一歩進めています。この記事に書いてあることを全てやろうと気負わずに、その一歩を大切にしてください。
痛みは一人で抱え込まず、専門家の力を借りることも大切です。
医師、理学療法士、作業療法士、心理士など、様々な専門職が連携して痛みにアプローチすることで、より効果的な対処が可能になります。「この痛みは誰に相談すれば良いか分からない」という場合は、まずはかかりつけ医やリハビリ担当者に相談してみましょう。
もちろん、リハビリベースでも相談を歓迎しております。体験リハビリもございますので、お気軽にご相談ください。
小さな変化を喜ぶ
痛みとの向き合い方で大切なのは、「完璧を目指さない」ことです。
「痛みが完全になくなった」という劇的な変化ではなくても、「少し楽になった」「できることが増えた」「不安が減った」という小さな変化を見逃さず、喜ぶことが、前向きな気持ちにつながります。
痛みとの向き合い方は、一人ひとり違います。自分に合った方法を、焦らず、少しずつ見つけていきましょう。
リハビリの場でスタッフに痛みを伝えるとき、以下のような視点を意識してみると、よりあなたに合ったケアが見つかりやすくなります。
「いつ、どんな時に」痛むか: 天気、時間帯、特定の動作など。
「どんな風に」痛むか: ズキズキ、重い、電気が走るような、など。
「どんな気持ちになるか」: 不安、イライラ、動くのが怖い、など。
「どうなりたいか」: 痛みをゼロにしたいのか、痛みがあっても趣味を再開したいのか。
「うまく説明しなきゃ」と構える必要はありません。話すこと自体にも、痛みを和らげる効果がある場合もあります。
また、当院では、「オーダーメイドのリハビリ」を行っており、お一人お一人の悩みに向き合い、一緒に解決していく手段を探していきます。ご自身の言葉で、悩みや実現したい目標をお伝えください。
「ずっと続いているこの痛み、どう説明したらいいか分からない」
「リハビリをしたいけれど、動かすのが怖くて踏み出せない」
そんなお悩みをお持ちの方のために、まずは体験リハビリをご用意しています。
専門のスタッフがじっくりとお話を伺い、現在の状態を丁寧に評価した上で、今のあなたに最適な「リハビリプラン」を一緒に構築していきます。
自分らしい生活を取り戻すためのパートナーとして、リハビリベースをぜひご利用ください。
連絡先
<お問い合わせ>
TEL | 042-401-0890 (月〜金 9:00〜18:00)
メール | https://reha-base.com/contact.html
公式LINE | https://lin.ee/NsDFEem
年末年始は皆様、どのように過ごされたでしょうか。久しぶりに会う友人や親戚との会話や旅行、心新たに初詣。あるいは、年末年始のテレビを楽しんだり、中々見られなかった映画や動画をゆっくりと観たり。きっと充実した時間を過ごされていたかと思います。

「一月は行く」の言葉通り、早くも1月も半ばを迎えました。
多くの方は新たな年の始まりに、気合を入れ直して日々を過ごしておられるかと思います。
ですがそんな中、「何だか年始から首がずっと重い」「肩から首にかけてのコリが取れない」と感じている方はいらっしゃいませんか。あるいはデスクでの仕事が始まり、「リフレッシュしたはずなのに肩が凝るなぁ」と首をひねっている方はいらっしゃらないでしょうか。
マッサージに行ったり、ストレッチをしたり、首を温めたりしても、なかなか改善しない首こり。実はその原因は「首そのもの」ではなく、「目の使い方」にあるかもしれません。
画面を見続けるとき、私たちの目は複雑な動きをしています。文字を追い、焦点を合わせ、距離感を調整し続ける。実は、その一つひとつの眼球運動に、首の筋肉が連動して働いています。つまり、目が疲れれば首も疲れる。目の使い方に偏りがあれば、首の筋肉にも偏った負担がかかる。この連鎖が、慢性的な首こりの背景にある可能性があります。
今回の内容は、あまり知られていない「目と首の関係」についてです。
目次
まず、読み進めていく前に、首の付け根(後頭部の下)に直接手のひらを当てた状態で、眼球を左右に動かしてみてください。
手のひらに、首の筋肉が動く感覚が伝わってきたでしょうか?
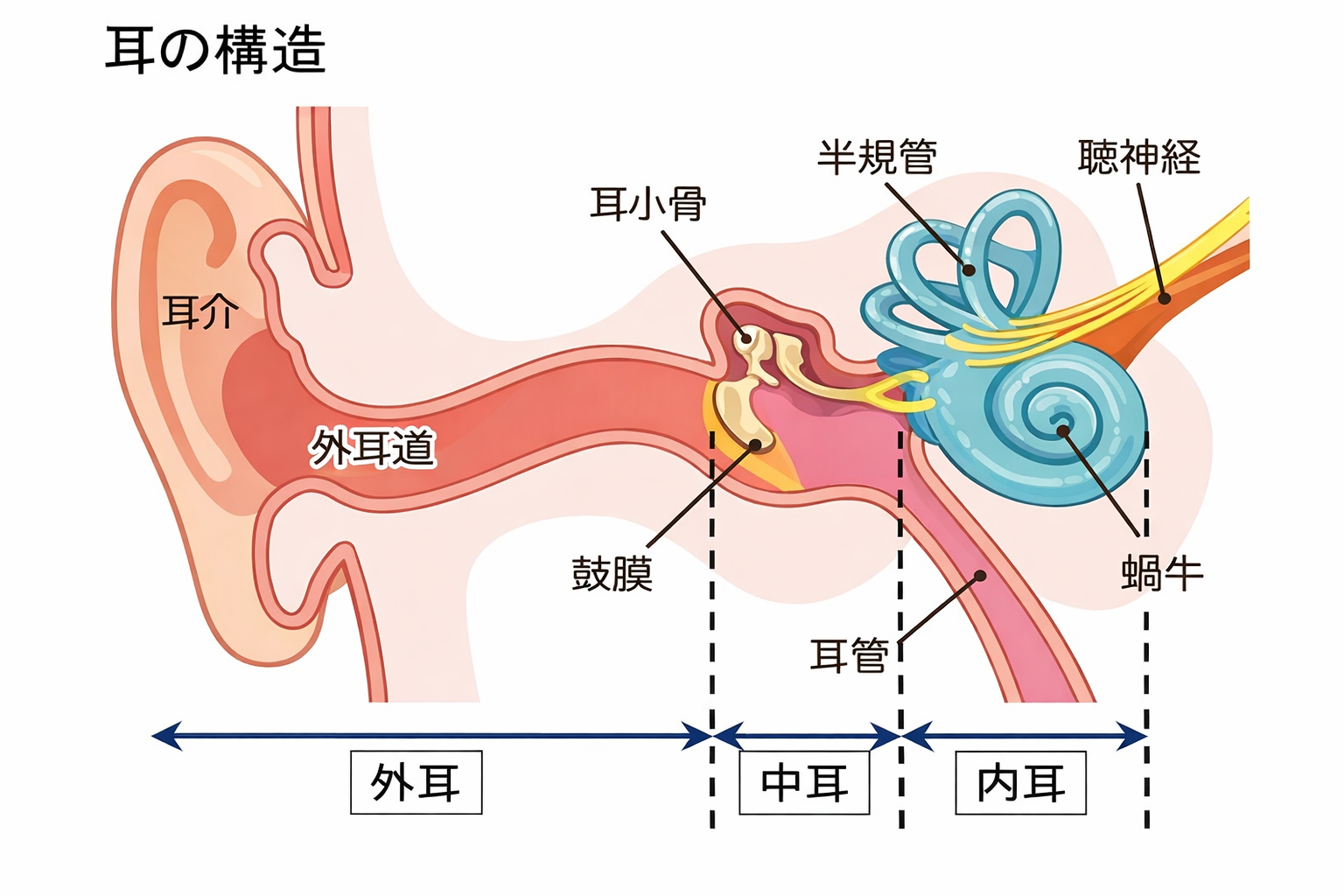
動いているのは、「後頭下筋群」です。
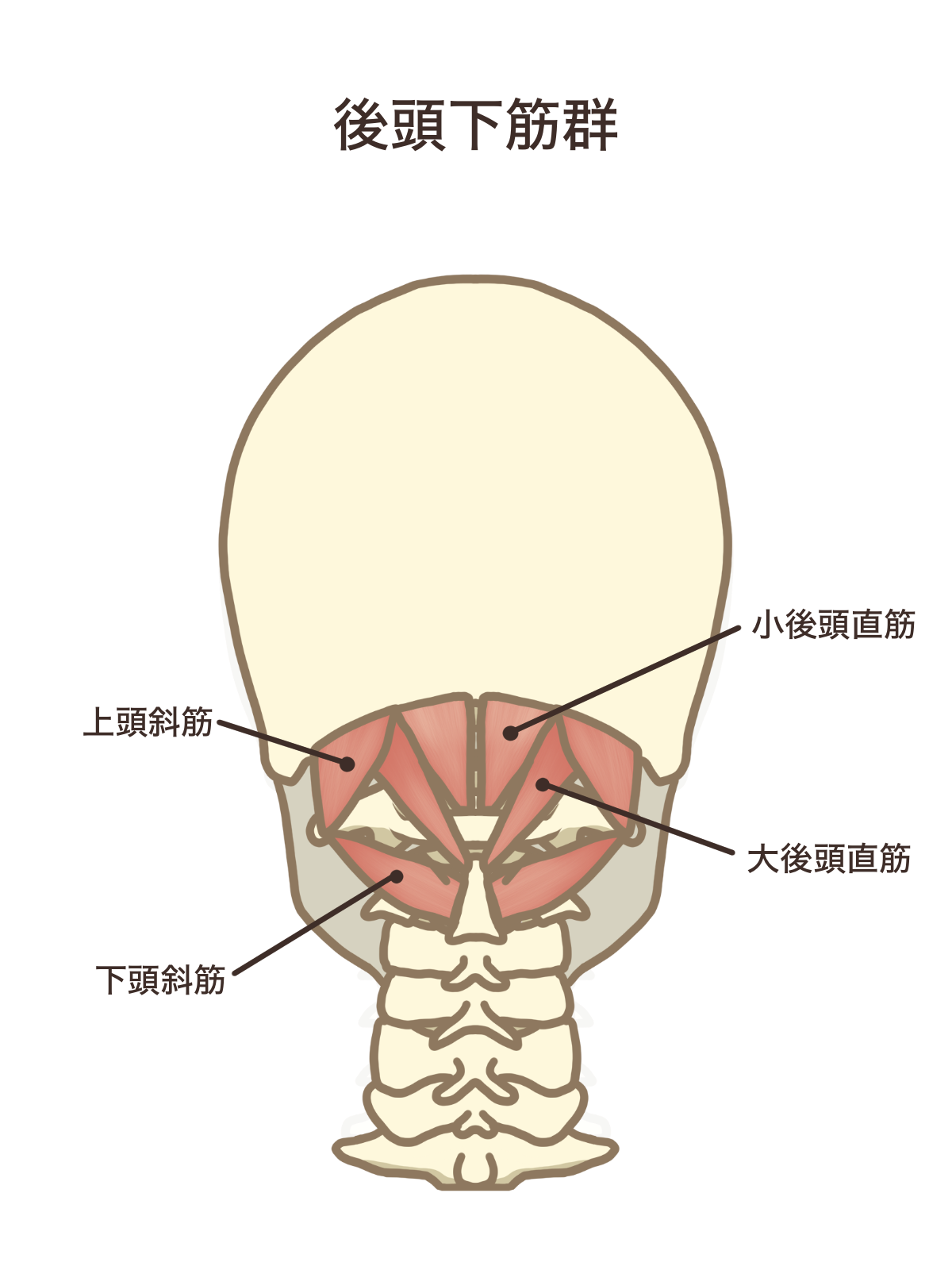
ここは「第二の眼筋」とも呼ばれる程に目と密接と関わっており、目の動きに合わせて、顔の角度や頭の向きを微調整する役割を負っています。
デスクワークやスマートフォンの使用などの長時間の画面作業では、この筋肉が、常に緊張状態に置かれます。眼球は狭い範囲を行ったり来たりし、頭部は固定されたまま。本来なら多様な動きをするはずの後頭下筋群が、同じ姿勢で微細な調整だけを延々と繰り返すことになります。これが、慢性的な首こりや頭痛の温床となっていくのです。
首こりを予防するためには、この後頭下筋群の使い方が重要です。特に後頭下筋群の疲労を避けたい時、注目しておきたい体の合図があります。「寄り目」です。
寄り目とは、近くのものを見るときに両目の視線が内側に寄る動きのことです。試しに、人差し指を目の前30センチくらいのところに立て、ゆっくりと鼻先に近づけていくと、目が内側に寄っていく感覚がわかるはずです。遊びや、目の体操として、やってみたことがある方も多いでしょう。
気をつけたいのは、寄り目になりがちな状況です。
日常で寄り目になりがちなのは、「近くを見続けるような作業」、例えばスマートフォンの長時間使用やデスクワークです。そういった作業では、先述したような眼球の微調整をし続ける状況になりがちで、ただでさえ疲労がたまりやすくなっていますが、さらに、後頭下筋群が酷使される姿勢を引き起こしやすくなっています。
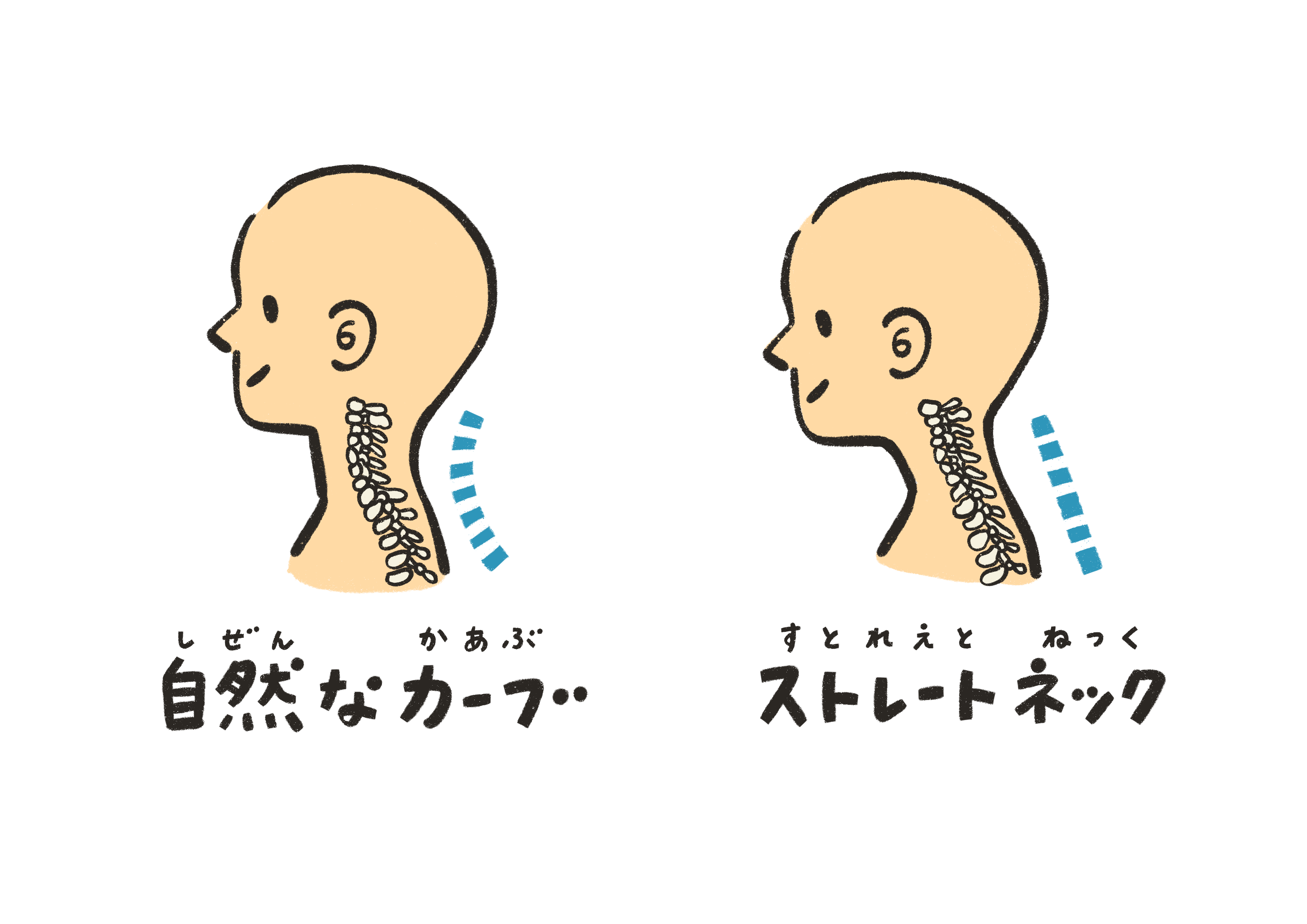
その姿勢とは、頭が肩よりも前に出た、頭部前方位姿勢。俗に「首猫背」と言われる姿勢です。酷くなると首の緩やかなカーブが失われ、「ストレートネック」となっていきます。
スマートフォンなどの画面を見る時にこの姿勢になることが多いため、「スマホ首」と呼ばれることもあります。
寄り目になるような時には、無意識により対象を詳しく見ようとして、顔が前に出るため、この二つは同時に引き起こされやすくなっています。デスクワークや小さい画面を見る時にはありがちではありますが、しかし、この「頭部前方位」の姿勢を維持するためには、後頭下筋群をはじめとする頸部の筋肉が持続的に働き続けなければならなくなるため、首こりが生じやすくなります。
寄り目自体、目の動きを支えている外眼筋や内直筋が緊張し続けることで眼精疲労につながるため、長時間は避けたい行為です。「スマホ内斜視」という問題も起きています。

まずは、自分の状態を定期的にチェックする意識を持つことが大切です。片目ずつ目を閉じた時、片方の目だけ見えにくいということがないか。長時間近くを見続けてはいなかったか。自分を振り返ってみてください。
目の疲労に気がついたら、首の位置を戻し、遠くを見て、目と首を休めましょう。集中していて気づきづらいという場合にも、モニターやスマートフォンの位置を目の高さで使えるように変えてみたり、モニターを見やすい大きなものに変えるなど、目と適切な距離が取れるように工夫してみましょう。
ここまで、眼球運動と首の筋肉の関係について見てきました。では、実際に現在の目と首がどのような状態にあるのか確認しながら、同時にケアしていく方法をご紹介します。
1. 後頭部の付け根をゆるめる
後頭部の生え際あたりに指を添え、軽く触れてみてください。その部分に重だるさなどがあれば、首の付け根に余計な緊張が入りやすい状態かもしれません。
仰向けに寝て、後頭部の下に丸めたタオルを置き、頭の重さを静かに預けます。その状態で首をほんのわずかに左右へ動かし、余裕があれば目を閉じたまま視線を左右に動かしてみましょう。視覚を休ませながら行うことで、首の付け根の緊張が和らぎやすくなります。
2. 首の動きの偏りを整える
力を抜いた状態で、首をゆっくりと左右に回してみてください。左右で動きやすさに差を感じる場合、首の動きが一定のパターンに偏っている可能性があります。
首を右に回しながら視線も右へ、左も同様に行います。その後、首を右に回しながら視線は左へ、左に回しながら視線は右へ向けます。視線と首の組み合わせを変えることで、固まりやすい連動パターンに変化が生まれ、首の動きが軽く感じられることがあります。
デジタル機器を長時間使う現代では、目と首は切り離せない関係にあります。首こりに悩んでいる方は、一度、目のケアも取り入れてみてください。
画面を見る時間を減らすことが難しくても、こまめに遠くを見る、眼球を動かす、後頭下筋群を緩めるといった小さな習慣が、慢性的な首こりの改善につながるかもしれません。
今年も良い年にするために、体のチェックは怠らないようにしましょう。
リハビリベース国分寺では、体験リハビリで、お体の状態の評価を行っています。
ぜひお気軽にお問い合わせください。
参考
「スマホが原因の不調? 首や眼の異変に注意」(産経ウエスト https://www.sankei.com/article/20160501-XBTLBMXG5FMXTD55WPLYGVN3R4/ 閲覧日2026/1/7)
「首の奥深くに潜む「後頭下筋群」の正体とは?──姿勢と健康を守る小さな巨人に注目! 」(リライフ・ケア治療院 https://www.relifecare.jp/%E9%A6%96%E3%81%AE%E5%A5%A5%E6%B7%B1%E3%81%8F%E3%81%AB%E6%BD%9C%E3%82%80%E3%80%8C%E5%BE%8C%E9%A0%AD%E4%B8%8B%E7%AD%8B%E7%BE%A4%E3%80%8D%E3%81%AE%E6%AD%A3%E4%BD%93%E3%81%A8%E3%81%AF%EF%BC%9F%E2%94%80/ 閲覧日2026/1/7)
2025年も残すところ、あと数日となりましたね。イルミネーションが灯る街にも、「今年もあと少し」を合言葉に開放感と慌ただしさが混じり合う、年末独特の空気が漂い始めています。
リハビリをしている皆様も、年末年始に控える帰省や旅行などの予定に向かって、「ラストスパート!」と頑張っておられる方が多いのではないでしょうか。久しぶりに会う親戚や友人との会話、いつもと異なる景色の中でのんびりと過ごす時間は、とても楽しみですよね。
今までのリハビリの成果を見せることが出来たら、ますます今後のリハビリへのやる気にも繋がりそうです。
ただ、楽しみな反面、「そこに行くまでの長時間の移動に不安がある」「年末に帰省したけれど、なかなか大変だった」という声も、利用者の方々から、度々お聞きします。
新幹線や飛行機で数時間、車で帰省すれば渋滞も含めて半日以上。到着する頃には腰が痛い、首が凝っている、足がパンパンにむくんでいる……。
大変だったけれど行って良かった、となることがほとんど。ですが、やっぱりせっかくの帰省や旅行なら、移動の疲れで身体が重い時間は、少しでも短くあってほしいと思います。
実は、長距離移動の疲れは、ちょっとした工夫で大きく軽減できます。この記事では、長距離の移動での疲労を軽減する方法をご紹介します。
今年の年末年始も、大切な人との時間を、存分に楽しんでください。
目次
長距離移動では、何故あんなにも身体が重くなるのか。感覚的には理解出来る方も多いかと思いますが、対処法を、それぞれの環境に合った形で実践していただけるように、あらためてその理由についてご説明いたします。
結論から言えば、長距離の移動で疲れるのは、長時間同じ姿勢を保つことが、身体にとって大きな負担となるからです。
ただしその負担は、大きく2種類に分かれます。
1つ目は、身体を動かさずにいることによって起こる、血行不良や筋肉の緊張などによる負担。2つ目は、乗り物の動きや騒音などに、無意識に身体が対応することによる負担です。
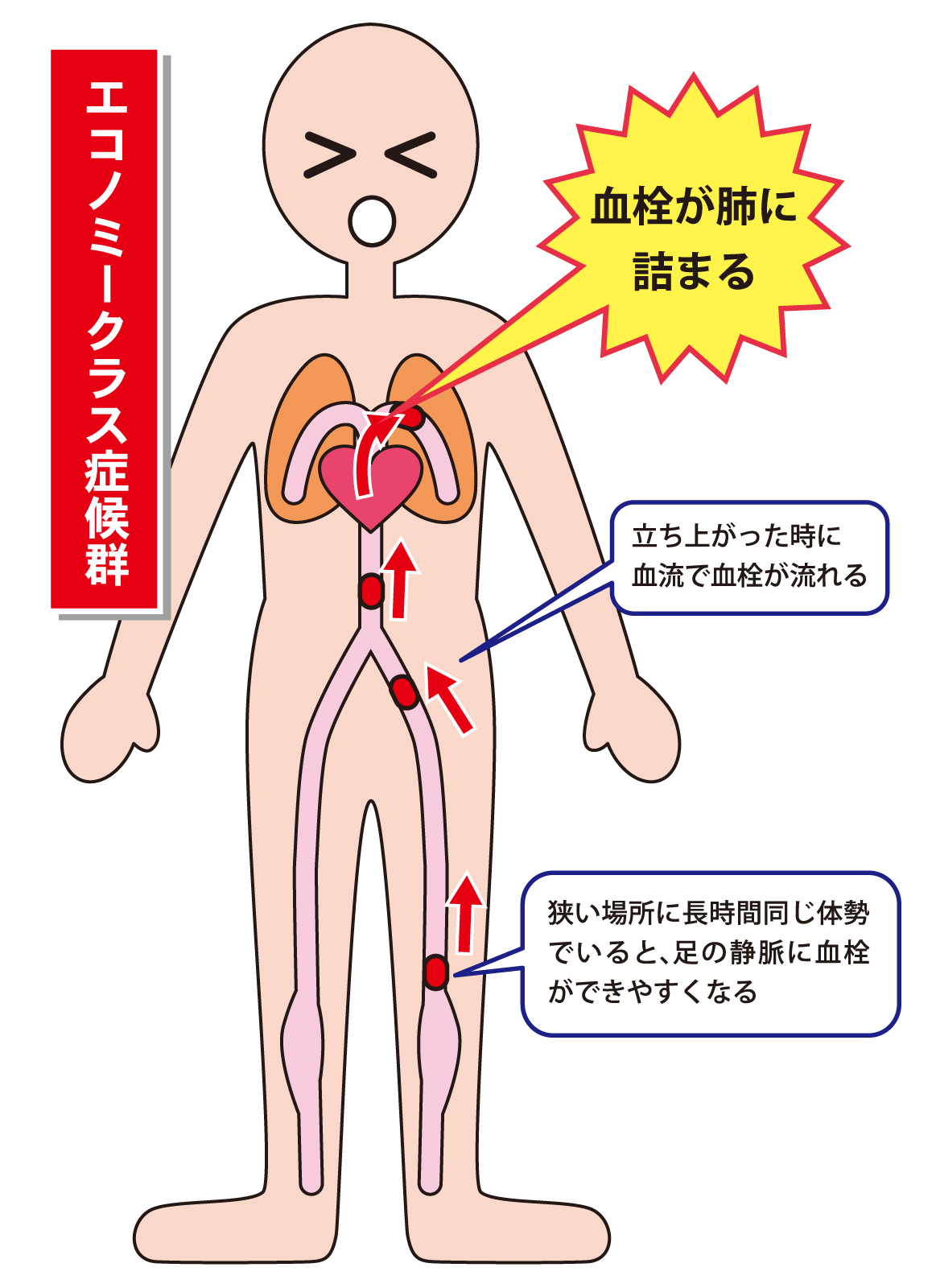
1つ目の原因については、実感として、うなずけるところではないでしょうか。エコノミークラス症候群という名称なども、一度は聞いたことがあるかと思います。
エコノミークラス症候群は、血行不良の結果出来た血の固まりが、肺の血管を詰まらせることで引き起こされる病気です。水分を充分に取らず、長時間足を動かさずにいた飛行機の搭乗者に多く発症していたため、こういった名前がつきました。
エコノミークラス症候群にならなくとも、血流の滞りは、冷えやむくみ、関節痛を引き起こすため、疲労感の原因になりがちです。
移動の後に、腰や首、肩などが凝り固まっている経験がある方も多いかと思います。
正しい姿勢であっても、長時間同じ姿勢でいると、筋肉が緊張して血流が悪くなり、疲れてしまいます。まして間違った姿勢で長時間座ったままとなると、特定の箇所に負荷がかかり続けてしまうため、より痛みを感じやすくなります。
2つ目の原因については、無意識に起こる身体の反応であるため、見逃しやすい負担です。
旅行の際には車や新幹線、飛行機などを利用して移動します。これらの乗り物は、現在ではかなり静かに、揺れも少なく乗ることが出来るようになっていますが、それでもエンジン音などの騒音があったり、わずかに振動したり、曲がる時に傾くことがあります。
そういった時、身体は無意識のうちに、騒音に負けないよう会話の声を大きくしたり、振動に耐えて、姿勢をなるべく正しい状態で保とうとしたりします。この動きに人は、思っているよりもエネルギーを使っているのです。

具体的には、姿勢を保持する筋力はもちろん、平衡感覚を司る前庭神経の影響を受けやすい自律神経でも、大きなエネルギーを使っています。平衡感覚が乱れることで、自律神経症状の一つである吐き気が生じる、車酔いをイメージすると、分かりやすいかと思います。さらに、騒音もストレスとなって、自律神経に負荷をかける場合があります。
車酔いのようなはっきりとした症状が出なくとも、自律神経が刺激され続けると、自律神経が司っている呼吸や血流、心臓の動きなどの働きが乱れてしまうため、疲労感や倦怠感を感じやすくなります。
長距離移動の疲労を緩和させる対処法の1つ目は、シンプルです。こまめに身体を動かしましょう。
ですが、旅程の関係で、座席を離れる時間がなかなか取れないこともあるかと思います。そういった場合は、座席に座ったままでも、身体を動かしてみましょう。
足首を上下に動かす運動です。かかとを上げたり、下げたりを繰り返すことで、血液を心臓に送り返すポンプ機能があることから第二の心臓とも呼ばれるふくらはぎの筋肉が動き、血流を良くします。
マナー的には良くありませんが、貧乏ゆすりにも実は、血流を良くして体温を上げる効果があります。貧乏ゆすりに似た行為を「ジグリング」や「健康ゆすり」と呼び、変形性股関節症の運動療法として取り入れている病院もあるようです。
肩のこりが気になる場合には、両肩を縮めるように上げて、ストンと力を抜いて下ろす動作を数回繰り返します。シンプルな動きですが、こりがほぐれます。
乗り物の振動への対処は、その環境によって出来ることが異なりますが、1つはクッションの使用が挙げられます。シートと自分の身体の間にクッションを挟むことで、振動を軽減することが出来ます。
また、身体が前や横に滑りやすいシートですと、無意識に身体を支えたり体勢を戻そうとすることで力を使います。滑ることで姿勢が悪くなってしまい、疲れやすい姿勢になってしまうことも考えられます。
滑りにくいクッションを挟んでみたり、シートのサイドサポートがなかったり柔らか過ぎるものであれば、横ズレしづらい形のクッションを使うなど、調整してみてください。

振動や身体のずれが少なくなれば、自律神経への刺激もやや楽になりますが、それでも足りず、エンジン音などの騒音にも対処をしたいと感じた場合は、耳栓やノイズキャンセリングイヤホンなどの使用を検討してみましょう。
リハビリに取り組んでこられた皆様は、日々の小さな努力の積み重ねが、大きな変化につながることをよくご存知だと思います。移動の工夫も同じです。一つひとつは小さなことでも、それが重なることで、身体は確実に楽になります。
ご自身の移動手段や体調に合わせて、「これならできそう」と思えるものから取り入れてみてください。
この記事が、皆様の年末年始の移動を、少しでも快適なものにするお手伝いができれば幸いです。元気な姿で大切な人たちと過ごし、笑顔で新しい年を迎えられますように。
スタッフも、皆様のお土産話を楽しみにしております。
最後に、以前ご利用者様に見せていただいた、旅行の写真などをご紹介いたします。今年・来年もよろしければぜひ、皆様の楽しそうな笑顔を見せていただけたら幸いです。
参考
「長時間旅行の疲れを軽減 「貧乏ゆすり」が意外に有効」(日本経済新聞 https://www.nikkei.com/nstyle-article/DGXMZO21035870S7A910C1000000/ 閲覧日2025/12/11)
「帰省先でグッタリ! 長距離運転がもたらす想像以上の疲労の原因5つと対策」(WEB CARTOP https://www.webcartop.jp/2021/12/822777/ 閲覧日2025/12/11)