2023 年 5 月 6 日公開
脳血管リハビリテーション②
脳血管リハビリテーション②
今回は、右脳と左脳のそれぞれの働きや、脳地図を広げて大まかな脳の役割やメカムズムを説明していきます。また脳血管疾患に対しての、リハビリのアプローチ方法もご覧ください。
脳梗塞といっても、後遺症の症状は様々です。出血量や部位により、覚醒度合いや麻痺のレベルも大きく変わってきます。脳の検査として、MRIやCTが代表的なものとして挙げられます。脳画像から梗塞や出血部位の大きさなど、脳の侵襲部位を診てみることで、症状を断言することは出来ないですが、大まかに侵襲部位から症状を大別することは可能です。
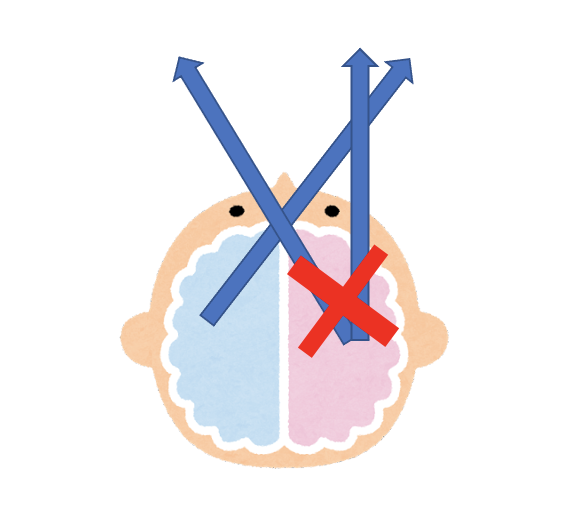
「右脳」、「左脳」という言い方を、医療用語では、「劣位半球」、「優位半球」と呼びます。一般的に、言語野のある半球を優位半球と呼び、ほとんどの方は、言語野が左半球にあるため、左脳を優位半球、右を劣位半球と呼ぶことが多いです。また右利きの95%以上の人は、左脳に言語があるということがデータで示されています1) 。稀なケースとしては、右利きの人が同側半球に損傷を負い失語症が生じる交叉性失語、または左半球に広範な脳梗塞の侵襲がありながらも失語が生じない、交差性非失語症と呼ばれるケースもあります。2) 。構成失行、または構成障害と言われる症状は、組み合わせたり、積み上げたり、描いたりする構成的活動で、上手に空間の中で形成が行えない状態をさします。絵の模写や、パズルなどの構成が必要な活動に支障を来たします。構成失行は、責任病巣として、右脳と左脳ともに存在しますが、障害の質的な差異がみられます。右脳損傷の場合はパズルなど構成する時に、全体の構成がバラバラになってしまう一方で、左脳損傷の場合は、全体のバランス構成は良好だが、細部においては構成出来ないといった特徴がみられます3) 。
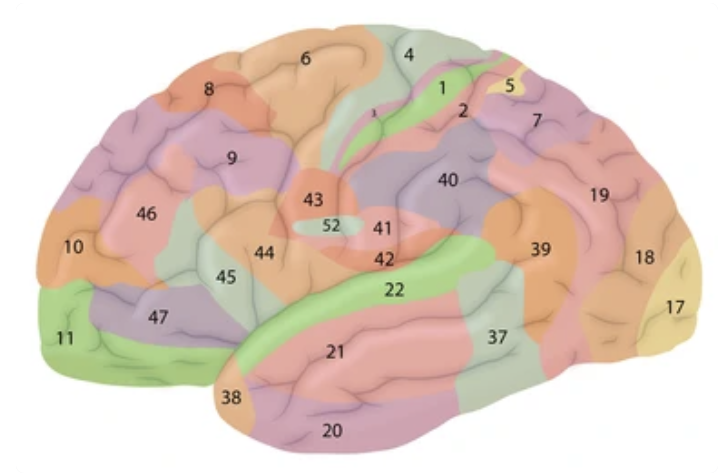
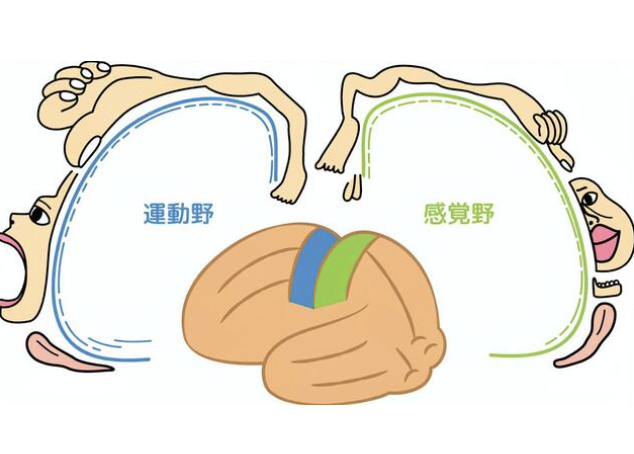
脳はさまざま方向から見ることが出来ますが、大脳皮質は、大きく分けて、大脳、脳幹、小脳の三つに大別されます。さらに大脳で前頭葉、側頭葉、後頭葉、頭頂葉に分けられます。先ほどは、脳の障害の位置を「左右」で比較してみましたが、脳の働きそれぞれ「地図」として広げて、働きを特定することが出来ます。代表的な脳地図として、図2のBroadmanが挙げられます。前頭葉から、側頭葉、後頭葉、頭頂葉まで、それぞれの区画に番号が示されており、またそこで担っている働きが明らかになっています。
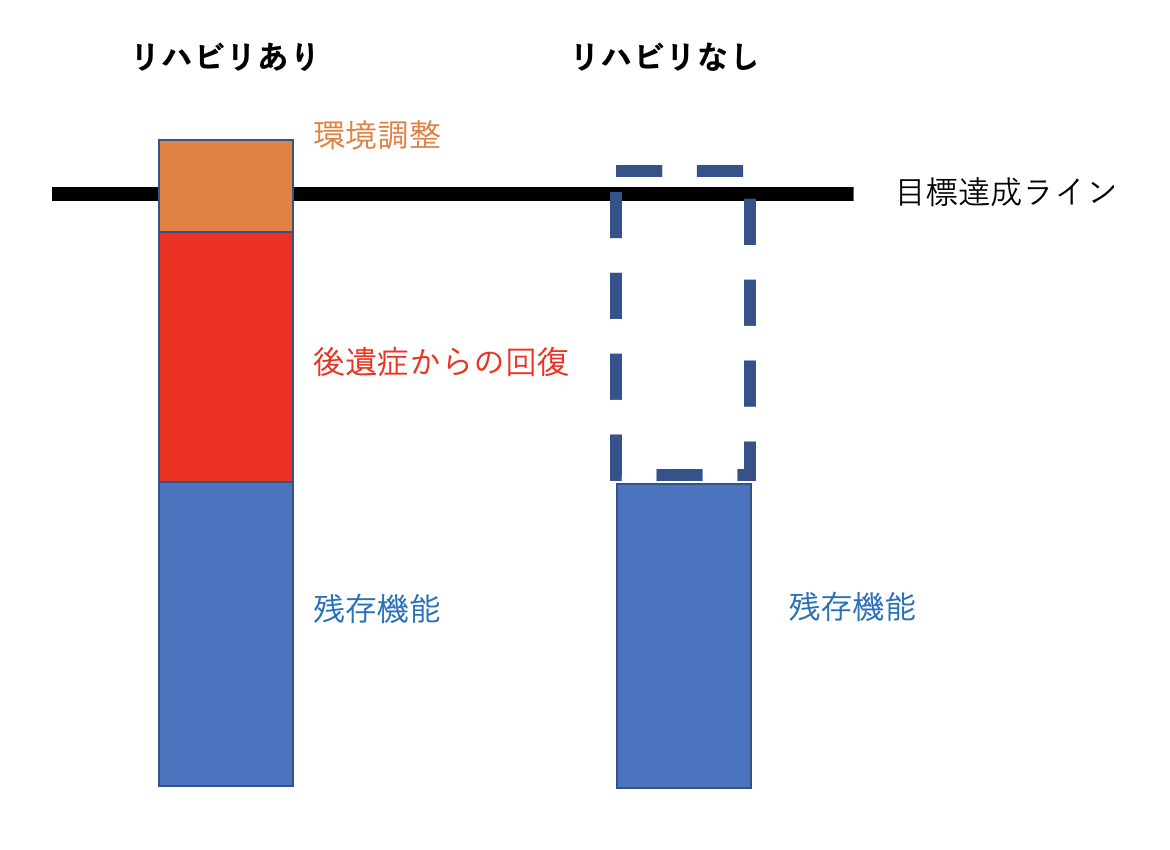
今回の脳血管リハビリテーション②では、脳の左右による働きの違いや、脳地図を広げてそれぞれの役割を大まかにみてきました。今回挙げた脳の部位や働きは、日常生活を送る上で、非常に大切な機能です。脳や身体は不思議なことに、一部分に脳損傷が引き起こされ、回復が難しい場面でも、障害のある機能を少しでも改善していくことや、他の機能が障害を補うことで、乗り越えることが出来るケースが多々あります。そのように障害を乗り越えていくプロセスとして、リハビリが必要となります。「諦めていた」、「もう難しいのではないか?」そんな悩みや不安を、リハビリベース国分寺では、相談して頂き、解決する手段を共に探していきます。脳梗塞が起こり片麻痺、または対麻痺が生じたからといって、全てが失われたことではありません。脳の侵襲部位を特定し、残存している機能を探す。弱った部分を強くするまたは、可能性を最大限に引き出すことで、困難であった動作、または活動を可能にすることが出来ます。損傷されたことで、諦めることは未だ早いです。脳と身体の大きな可能性を無限に広げていくことを、リハビリベース国分寺の一つの大きな柱と掲げています。リハビリベース国分寺での、脳血管疾患へのアプローチとして、以下の3つを最大限に引き出すことで、希望である目標やライフゴールの達成を目指していきます(図4)。
【引用文献】
1)木村暁.(1989).交差性失語絡みた「右脳と言語」.失語症研究Vol.9,No.3:177~183. 1989.9
リハビリベースの体験リハビリしてみませんか?
尾作研太 理学療法士 回復期病院にて4年間勤務、主に整形外科や脳血管疾患、脊髄損傷のリハビリに従事。海外の大学にて、ヘルスケアの学位を取得後、訪問リハビリと地域の介護予防に参画。脳血管疾患の方の動作獲得や、装具を含めた歩行の修正、社会復帰までサポートしている。
2023 年 3 月 15 日公開
脳卒中(脳梗塞・脳出血など)発症後の手の浮腫(むくみ)とそのリハビリについて
脳卒中(脳梗塞・脳出血など)発症後の手の浮腫(むくみ)とそのリハビリについて
はじめに 脳卒中発症直後から多くの方が手足の浮腫(むくみ)を経験すると言われています。また、興味深い事にThuy Anh Giangらによるシステマティックレビューによると急性期の脳卒中患者の18.5%に手の浮腫が現れるのに対して生活期の脳卒中患者の37%に手の浮腫を合併すると言われております。 浮腫に関しては様々な要因で表れていることが多く、しっかりと受診して医師の指示を仰がないと改善しない浮腫が多くあります。一方、リハビリを行うことで改善する浮腫もあります。今回は浮腫について、脳卒中後の後遺症の浮腫について解説、そのリハビリについてご説明いたします。
浮腫(むくみ) 浮腫とは何らかの原因で血管やリンパ管外に染み出し、水分が異常に増加し、体外に十分に排泄されず過剰に貯留した状態のことをいいます。そして、浮腫には水や電解質(特にNa⁺)が体内に蓄積したときに発現する全身性の浮腫と、ある部分の組織間に限られた局所性の浮腫と分類します。主にリハビリの対象は後者の局所性の浮腫が中心となります。
全身性の浮腫は心疾患、腎疾患、肝疾患などが原因でこれらには医師の診断を仰ぎ、薬物療法と共に改善させていく必要性があります。局所性は原因不明のものが多いです。脳卒中後の手足に発現する浮腫は肩手症候群と称する症状の1つとして腫脹や痛みを伴う炎症性浮腫や血管の収縮・弛緩を支配する血管運動神経の麻痺あるいは機能不全によって毛細管内圧の上昇をきたした結果生じる血管神経性浮腫(クインケ浮腫)があります。
脳卒中(脳梗塞・脳出血など)発症後の浮腫 脳卒中発症後の浮腫は前述した肩手症候群の症状の痛みを伴う炎症性浮腫と血管運動神経の麻痺や機能不全によって生じる血管神経性浮腫、麻痺側上下肢の不使用・不動による筋のポンプ作用の低下による麻痺性浮腫があります。血管の収縮・弛緩を支配する血管運動神経麻痺あるいは機能不全により浮腫み易く、生活場面での使用頻度の低下による不動が筋のポンプ作用を低下させ、指節間に貯留したり、手の甲全体に浮腫が生じ、生活での細かな動作が阻害されてしまうことがあります。
手の浮腫とリハビリ 手の浮腫とリハビリには前段に様々な要因でなっていることを十分に考慮したうえで選択するべきであります。浮腫の理学療法的介入は①挙上②圧迫③筋収縮の3つがベース となります。以下にさまざまな方法からいくつか代表的な介入方法の概要をお伝えします。
これら方法を用いながら、自主練習やADL動作と組み合わせ、周径の計測や圧痕性の時間計測、体重管理など確認しながら、セルフコントロール出来るようになると生活期においても改善する例がいくつもあります。浮腫の改善には体液に関わる基礎的な生理学から浮腫の成因、さらには対処の方法など広範囲な知識と経験を解析・統合させていく必要があります。それには、経験豊富なリハビリ専門職でないと対応できないのは言うまでもありません。
リハビリベースの体験リハビリしてみませんか?
原嶋崇人 リハビリベース国分寺院長 運動器認定理学療法士 小児から高齢者、俳優からスポーツ選手のリハビリを経験。ラグビーワールドカップ2019のスポーツマッサージセラピスト、TOKYO2020大会の医療スタッフとして派遣経験あり。スポーツ現場へのサポート、地域高齢者に対しての介護予防や転倒予防事業の講師などを行っている。
2023 年 2 月 4 日公開
脳血管リハビリテーション
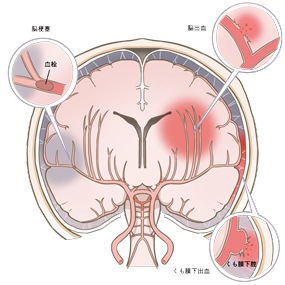
脳血管疾患の種類
脳血管疾患 は、大きく分けて二つの発生機序があります。一つ目に、血管が詰まることで引き起こされる脳梗塞と一過性脳梗塞(TIA)、二つ目に血管が破れて引き起こされる脳出血、クモ膜下出血に分けられます。これらの脳血管疾患の発生機序もそうですが、脳の侵襲によりその後、身体におこる症状は様々です。具体的に「脳のどの部位」で、また「どの大きさの範囲」が障害されたかにより、高次脳機能障害や、手脚の動き等の重症度も大きく変わってきます。
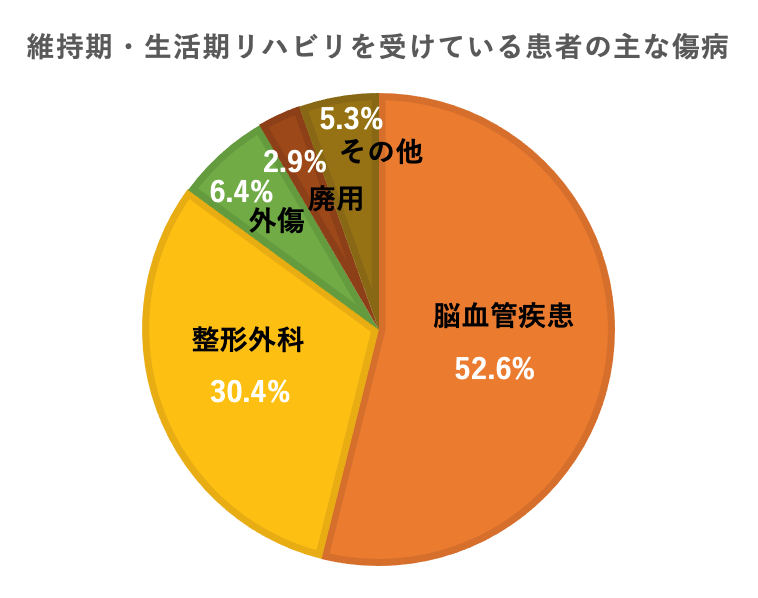
急性期にて、状態が安定した後は、回復期病院にて最大6ヶ月、1日9単位までリハビリを受けられます。この回復期の6ヶ月は、多いに身体機能及び、生活の自立度(ADL)が向上することが認められています1) 。そして退院後外傷のリハビリは、どうでしょうか。2) 、回復期の6ヵ月を経た後も、半数以上の方がリハビリを必要としています。実際に、維持期・生活期リハビリを受ける要介護認定患者のうち、69.3%が1年以上のリハビリ期間を要するのが現状です2) 。
生活期、維持期で受けられるリハビリ
先程は、回復期においての身体機能の回復期曲線として6ヶ月の期間が挙げられましたが、維持期・生活期においても、慢性期脳卒中患者に対して、筋力、体力、歩行能力などを維持・向上させることが、脳卒中ガイドラインで最上級のグレードAに位置付けられています3) 。
リハビリベース国分寺の強み
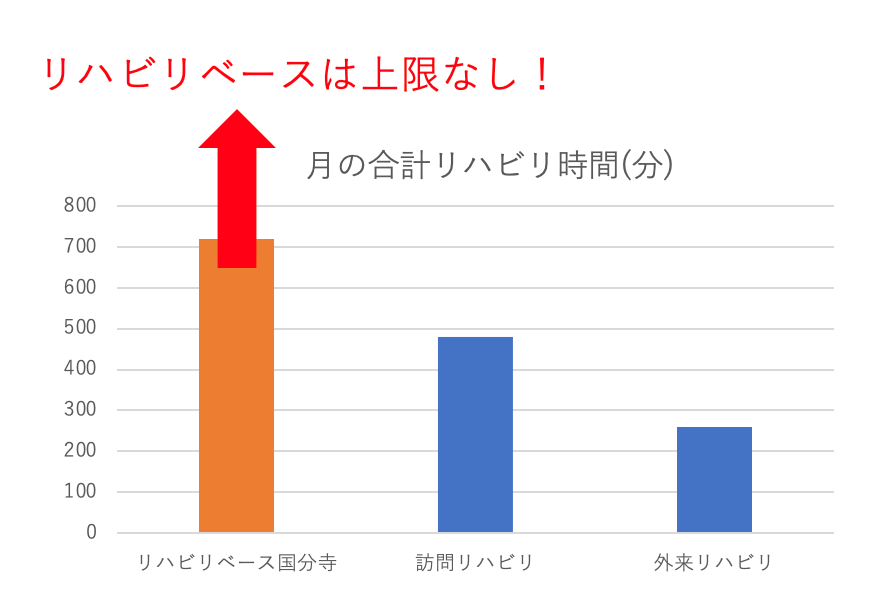
リハビリベース国分寺は、1回90分のリハビリの中で、”立つ”、”歩く”といった基本動作から、難易度の高い動作まで、豊富な運動量を確保します。回復期を脱した維持期・生活期の脳血管疾患をお持ちの方も、活動量を増やすことで、回復が見込めることが証明されています4) 。特にリハビリベース国分寺で大事にしていることは、ご利用者様に対し、それぞれのライフゴールを共有させてもらうことで、目標を明確化し、より具体化していきます。最後に、それらをリハビリの課題に落としこむことで、リハビリ意欲と日々の運動量を相対的に上げていきます。近年の脳卒中ガイドラインの中でも、課題指向型アプローチはグレードAとして強く推奨され5) 、リハビリベース国分寺においても、それぞれの目標に即し、細かな動作訓練を通して、着実な成果を出しています。
【引用文献】
1) Lee, K.B., Lim, S.H., at, al. (2015). Six-month functional recovery of stroke patients: A multi-time-point study. International journal of rehabilitation research.
リハビリベースの体験リハビリしてみませんか?
2022 年 4 月 15 日公開
脳卒中後の歩行能力改善へ!
これらの解決にはしっかりとした手順を踏んでリハビリを行っていく必要があります。
リハビリベース国分寺では最先端AIによる評価も行いながらマンツーマンで90分間、体のケアから運動指導、自主練習指導まで、きめ細かくサポートいたします。
リハビリベースの体験リハビリしてみませんか?